MENÚ

 SEMG
Sociedad Española de Médicos Generales y de Familia
SEMG
Sociedad Española de Médicos Generales y de Familia

Tu Médico Responde
Nov
2023
LO QUE DEBES SABER SOBRE EL COLESTEROL Y SUS TIPOS
Tener el colesterol bajo, ¿qué repercusiones puede tener sobre nuestra salud? ¿Puede ser también perjudicial como ocurre cuando se tiene muy alto?
Hablar de colesterol es algo impreciso hoy en día. Debemos saber que hay varios tipos de colesterol, uno que son protectores como el HDL y otros que son perjudiciales como el LDL. Lo ideal es tener un HDL alto y un LDL muy bajo. El colesterol es uno de los principales factores de riesgo cardiovascular, si lo tenemos alto podemos desarrollar un infarto agudo de miocardio, un ictus u otra enfermedad cardiovascular.
En principio, el LDL cuando más bajo mejor. En otras patologías, como la hipertensión arterial, un exceso de bajada de tensión puede aumentar la mortalidad, lo que se llama curva en J, pero esto no sucede con el colesterol, que cuando tengamos más bajo el LDL, mejor.
Las nuevas guías aprobadas por la ESC (European Society Cardiology) ponen límites más estrictos bajando los niveles de LDL según el riesgo cardiovascular. Si es de bajo riesgo cardiovascular debe tener un LDL menor de 115 mgr/dl, si es moderado menor de 100 mgr/dl, alto menor de 70 mgr/dl y si es muy alto menor de 55 mgr/dl.
¿Es cierto que puede hacer que tengamos la piel y el pelo secos?
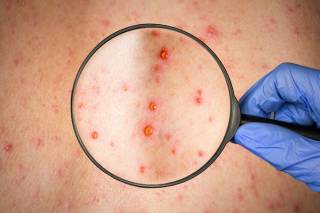
El exceso de colesterol puede producir urticaria, también puede percibir la piel irritada, granos de acné, sensación de picor y manchas rojizas.
La presencia de crecimiento o lesiones blancas y amarillentas en la piel, conocidos como xantomas, puede indicar una presencia excesiva de colesterol. Son depósitos indoloros que pueden aparecer en muchas áreas, pero son más frecuente en la esquina de los párpados.
¿Qué es lo que hace que los niveles de colesterol estén por debajo de lo normal? ¿Depende solo de la alimentación o de algo más?
Las principales fuentes de generar colesterol son las endógenas, que son producidas por el propio cuerpo. Viene determinadas por la genética y no podemos hacer nada para que el cuerpo no genere menos.
Las exógenas que son las que introducimos por la dieta, donde sí podemos actuar haciendo una dieta rica en fibra, verdura, frutas y ácido omegas 3, evitando las grasas saturadas, al mismo tiempo podemos aumentar el gasto de colesterol haciendo ejercicio, sobre todo aeróbico, sería ideal pasear a buen ritmo una hora todos los días.
En caso de tener el colesterol bajo, ¿qué podemos hacer para subirlo?
En caso de tener el LDL bajo es una buena noticia, no debemos hacer nada para subirlo si no mantenerlo así de bajo, que es lo ideal. Para subir el HDL es complicado ya que no tenemos fármacos eficaces para subir el HDL, cosa que si tenemos para bajar el LDL como son las estatinas. Los alimentos pueden ayudar a subir el HDL, como hacer una dieta mediterránea, alimentos ricos en fibras, verduras, pescado azul, alimentos ricos en omega 3 y frutos secos como las nueces.
¿A partir de qué niveles se consideraría que se tiene el colesterol muy bajo?
Eso va a depender del Riesgo Cardiovascular del paciente, pero es bueno tener el colesterol muy bajo, cuando más riesgo tengamos más bajo debemos tener el LDL, en pacientes con muy alto riesgo cardiovascular según las nuevas guías aconseja tener un LDL menor de 55 mgr/dl.
La mayor parte de los pacientes tienen un colesterol elevado según su riesgo cardiovascular, por lo que debemos pensar en cómo bajar el colesterol, sobre todo mediante dieta y ejercicio, si no se llega a objetivos debemos dar fármacos, la primera opción deberá ser una estatina, en caso de seguir sin llegar a los objetivos debemos añadir otros fármacos hasta llegar a la cifra deseada.
Si es fumador debe abstenerse de fumar. Es un buen momento para plantearse el dejar de hacerlo definitivamente.
Recuerde no utilizar antibióticos, salvo que su médico se los haya prescrito.
Si es alérgico y/o asmático procure evitar los alérgenos y no deje de tomar la medicación habitual que tiene prescrita para su tratamiento (antihistamínicos, inhaladores, etc.)
Información adicional
-
ImagenAutor
- Nombre Autor Dr. Manuel J. Mozota Núñez
- TituloAutor Responsable del Grupo de Trabajo de Dislipemia de la SEMG
- Extracto Hablar de colesterol es algo impreciso hoy en día. Debemos saber que hay varios tipos de colesterol, uno que son protectores como el HDL y otros que son perjudiciales como el LDL. Lo ideal es tener un HDL alto y un LDL muy bajo. El colesterol es uno de los principales factores de riesgo cardiovascular, si lo tenemos alto podemos desarrollar un infarto agudo de miocardio, un ictus u otra enfermedad cardiovascular.
Nov
2023
QUÉ SON LAS FLEMAS Y POR QUÉ SE PRODUCEN
¿Qué son?
En el interior de pulmones las vías respiratorias, tráquea, bronquios, bronquiolos, están recubierto por un epitelio que secreta continuamente un gel mucoide compuesto fundamentalmente por agua, proteínas y desechos celulares. Este moco es expulsado desde las vías respiratorias más pequeñas y distales, asciende por la tráquea y a través de las cuerdas vocales pasa a faringe y se traga. Esa expulsión se ve favorecida por el movimiento de unos pequeños cilios que poseen las células del epitelio. Este proceso es continuo, y se estima en unos 30 ml diarios el moco eliminado de esta forma a través del tracto digestivo.
El moco también contiene sustancias protectoras como las inmunoglobulinas A, y enzimas como la lisozima que favorecen la destrucción de las bacterias. Por tanto, el recubrimiento mucoso de las vías respiratorias es una defensa natural frente a virus, bacterias, y diversas partículas que inhalamos y que quedan atrapadas en el moco y son eliminadas con ayuda del movimiento de los cilios.
Algo similar ocurre en las vías respiratorias superiores (fosas nasales, senos paranasales) y, habitualmente, a su producción en exceso llamamos mocos, y a la que tiene origen en los pulmones flemas.
El acto de expulsar las flemas o esputo, se denomina expectorar.
¿Por qué se producen?
Normalmente no somos conscientes de la expulsión a la faringe de ese moco, pero cuando existe una agresión, tanto de virus, bacterias, hongos, gases tóxicos o partículas (polvo en suspensión, contaminación, etc.) los pulmones se defienden produciendo una gran cantidad de moco, no siendo entonces, suficiente el movimiento de los cilios para lograr su expulsión. La tos, en este caso productiva, es la forma que tiene el organismo de expulsar esa cantidad excesiva de mucosidad.
Este aumento de producción de flemas ocurre de forma aguda en infecciones respiratorias como catarros, gripes o bronquitis, pero también de forma crónica en los fumadores, alergias y en enfermedades como el asma, la EPOC (enfermedad pulmonar obstructiva crónica) o las bronquiectasias.
Tipos de flemas:
- Flemas transparentes: Es el color normal de las flemas y con una textura similar a la clara de huevo. Algunas enfermedades como los resfriados o las alergias pueden ocasionar tan solo un aumento en la cantidad de las flemas sin cambio en el color ni en la textura. En ocasiones pueden tomar un color blanquecino.
- Flemas amarillas, marronáceas o verdosas: por lo general el cambio de transparente a amarillo-verdoso, nos indica que hay una infección y nuestro organismo está produciendo sustancias para su defensa, ocasionándose detritus que hay que expulsar. Este cambio de color y cantidad del moco se observa en las infecciones tanto víricas como bacterianas, por lo tanto, el que las flemas sean verdes no conlleva la necesidad de utilizar antibióticos. Así, las bronquitis agudas que están causadas casi todas por virus, van a cursar con tos y flemas verdosas que se nota que “salen del pecho” y, en las personas que no tienen ninguna enfermedad crónica importante, no van a precisar antibióticos. Como es sabido los antibióticos no son eficaces frente a los virus, y su mal uso y abuso incrementa las resistencias a estos fármacos tan necesarios para combatir muchas infecciones bacterianas.
Si las flemas verdes se acompañan de otros síntomas como fiebre elevada, mal estar intenso o dolor en un costado, debe consultar con su médico.
- Flemas rojas: el color rojo indica presencia de sangre en el esputo y, aunque en algunas ocasiones sea debido tan solo a una irritación faríngea causada por la propia tos, hace necesaria la evaluación por parte de un médico ya que puede ser un síntoma de neumonía, tuberculosis, otras infecciones o de un cáncer de pulmón.
En algunos casos pueden tener un color sonrosado y ser indicativo de enfermedades como el edema agudo de pulmón, frecuente en enfermos con la insuficiencia cardíaca y también requiere consultar con un médico.
- Flemas negras: no son frecuentes, se pueden observar en situaciones de elevada contaminación ambiental, por inhalar humo en un incendio, o en personas que hayan trabajado en la minería del carbón.
¿Qué molestias producen en la persona?
En condiciones normales la consistencia de la mucosidad pulmonar es similar a la clara de huevo y está compuesta por un 97% de agua y un 3% de sustancias sólidas. Ante las agresiones externas se responde con un exceso de secreción, incrementando el porcentaje de sustancias sólidas. Además de aumentar el espesor, las secreciones son más viscosas y adherentes, lo que dificulta la expulsión.
La molestia más frecuente que ocasiona es la tos, que puede llegar a ser tan intensa que afecte a actividades de la vida diaria y al sueño.
La menor cantidad de agua y la mayor adherencia y viscosidad puede llegar a obstruir algunas vías respiratorias y provocar disnea o dificultad al respirar, así como favorecer infecciones de esa mucosidad que queda atrapada.
Estos cambios en la cantidad y consistencia del moco suelen ir acompañados de inflamación y por lo tanto de estrechamientos de las vías aéreas, que pueden ocasionar ruidos audibles o pitidos al respirar que conocemos como sibilancias y roncus.
¿Qué comer y beber cuando tenemos un exceso de flemas?
No se requiere ninguna alimentación especial, en general se aconseja una alimentación sana, equilibrada, con líquidos y frutas abundantes.
Es muy importante aumentar la ingesta de agua para que las flemas sean menos densas y se expulsen mejor.
El aconsejable aumento de la hidratación, además del agua, también se consigue con fruta, zumos, caldos e infusiones.
Parece que las bebidas calientes, como los caldos y las infusiones, también ayudan a calmar la tos y facilitar la expectoración. Hay muchos consejos para utilizar diferentes productos en infusión como el tomillo, jengibre, regaliz o la menta, aunque no hay evidencia de su eficacia. Sin embargo, la miel sí que parece haber demostrado una cierta eficacia y se puede añadir a una infusión caliente como, por ejemplo, de limón. La miel no debe darse a niños menores de 1 año.
¿Qué alimentos y bebidas deben evitarse para no incrementarlas?
Aunque no hay ningún alimento desaconsejado, como tal, para no incrementar las flemas, se aconseja evitar aquellos alimentos y bebidas que aumenten mucho el volumen del contenido del estómago para no dificultar los movimientos respiratorios, como las comidas copiosas, muy grasas o bebidas con gas.
En la población sana, no existe ninguna evidencia para aconsejar evitar los lácteos en procesos agudos que cursen con aumento de flemas. En asmáticos con alergias alimentarias a la leche, sí que se debe evitar su ingesta, no tanto porque incrementen las flemas, sino porque puedan desencadenar una crisis asmática.
Consejos para expulsarlas
No es necesario escupir o expulsar las flemas por la boca, lo importante es que las flemas salgan del pulmón, y tragándolas ya se expulsan a través del aparato digestivo.
Como la finalidad de la tos productiva es expulsar las flemas, no se aconseja utilizar fármacos antitusivos, y si nos ayudamos de medicación para combatir la molestia que puede ocasionar la tos, podremos hacerlo con expectorantes como la guaifenesina o con mucolíticos como la N-acetilcisteína, o la carbocisteína.
Se debe evitar estar tumbado boca arriba ya que en esa postura las secreciones bronquiales se expulsan con más dificultad. Se puede dormir con más almohadas para elevar un poco el tronco.
En general, el movimiento o el ejercicio no intenso, puede facilitar la expectoración.
Las técnicas de drenaje postural mediante posiciones que faciliten la expectoración se pueden utilizar en el exceso de secreciones de enfermedades crónicas, pero no suelen ser necesarias en el aumento de flemas debidas a enfermedades agudas como catarros, gripes o bronquitis.
Se puede toser de manera más eficaz, para mejorar la eliminación de las flemas, realizando una inspiración profunda y, tras una pequeña pausa, toser dos o tres veces, con fuerza, intentado que sea desde lo más profundo del pecho.
Además de aumentar la ingesta de líquidos, el conseguir un ambiente húmedo puede facilitar la expectoración, para lo que se puede utilizar un humidificador, soltar vapor en el baño, o inhalar vapor de un recipiente con agua caliente tapando la cabeza con una toalla (en este caso algunos aconsejan poner en el agua hojas o aceite de eucalipto).
Es importante que el ambiente no este cargado, ventilar bien la estancia, evitar el tabaquismo pasivo, la contaminación y los irritantes ambientales.
Si es fumador debe abstenerse de fumar. Es un buen momento para plantearse el dejar de hacerlo definitivamente.
Recuerde no utilizar antibióticos, salvo que su médico se los haya prescrito.
Si es alérgico y/o asmático procure evitar los alérgenos y no deje de tomar la medicación habitual que tiene prescrita para su tratamiento (antihistamínicos, inhaladores, etc.)
Información adicional
-
ImagenAutor

- Nombre Autor Dr. Mario Bárcena Caamaño
- TituloAutor Miembro del Grupo de Patología Respiratoria de la SEMG
- Extracto En el interior de pulmones las vías respiratorias, tráquea, bronquios, bronquiolos, están recubierto por un epitelio que secreta continuamente un gel mucoide compuesto fundamentalmente por agua, proteínas y desechos celulares. Este moco es expulsado desde las vías respiratorias más pequeñas y distales, asciende por la tráquea y a través de las cuerdas vocales pasa a faringe y se traga.
Jul
2023
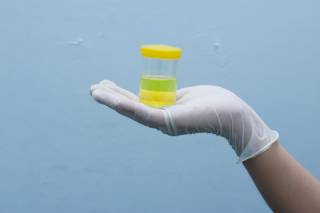
Los problemas de salud que nos indica la orina
¿Qué tipo de 'pistas' sobre nuestro estado de salud nos da la orina?
El arte de la uroscopia jugó un papel muy importante en la Medicina, siendo su máximo representante Hipócrates, si bien después su práctica se convirtió en una pseudociencia. Una vez dicho lo anterior, hay que tener en cuenta que las características de la orina cambian, dependiendo de factores como la ingesta de agua, el ejercicio, la temperatura ambiental o la ingesta de determinados nutrientes.
Respondiendo a la pregunta, cuando se analizan las características físico-químicas de la orina nos podemos encontrar unas pequeñas trazas de proteínas (si se encuentran cantidades mayores podemos estar ante una lesión del riñón), las cantidades inusualmente grandes de orina pueden ser debidas a enfermedades como diabetes, un cálculo renal puede producir un sangrado suficiente como para teñir la orina, las enfermedades del hígado o la obstrucción del árbol biliar pueden dar un tono oscuro a la orina, entre otros.
Hablamos de fuerte olor, pero... ¿a qué nos referimos con ese fuerte olor? ¿A que debe oler para que nos preocupe y consultemos al médico?
El característico olor a amoniaco que se puede detectar en baños o en callejones se debe a la descomposición de la urea de la orina. Ese olor también puede ocurrir después de consumir ciertos alimentos, como los espárragos, la cebolla, el ajo o incluso pescado. Esto es debido a la descomposición de las proteínas que contienen y es inofensivo.
Si por el contrario, el fuerte olor no guarda relación con la ingesta de esos alimentos y se acompaña de otras alteraciones macroscópicas o de síntomas, sí se debe consultar con el médico de familia.
¿Cuándo debemos sospechar que algo no va bien, observando la orina?
Además de por lo que acabamos de mencionar anteriormente, nos debe poner sobre aviso los cambios en la cantidad de orina que producimos habitualmente. Se debe producir un mínimo de 400 a 500 ml de orina al día; si con la misma ingesta de líquidos y nutrientes de siempre, producimos mucha menos cantidad de orina (oliguria) o mucha mayor cantidad (poliuria) también debemos consultar a nuestro médico de familia.
¿Cuáles son los problemas más frecuentes que detectamos a través de la orina?
Llegados a este punto es importante recalcar la importancia de que debemos obtener la muestra de orina siguiendo escrupulosamente los consejos de los profesionales sanitarios, con el fin de no modificar las características fisicoquímicas de la orina y su análisis resulte fiable.
Una vez obtenida la muestra de forma adecuada, las enfermedades más comunes que nos podemos encontrar son las siguientes: infecciones del tracto urinario, trastornos renales, problemas hepáticos, diabetes u otras afectaciones metabólicas.
Forma adecuada de recoger la muestra de orina:
- Limpiar con agua y jabón los genitales, retirando hacia atrás el prepucio en el caso de los varones.
- Evitar que el recipiente estéril donde vamos a recolectar la orina entre en contacto con las piernas, los genitales, la ropa o tocar el borde o su interior con los dedos.
- El recipiente estéril debe permanecer cerrado hasta el momento en que recojamos la orina.
- Orinar una pequeña cantidad de orina en el inodoro y luego recoger una muestra de orina suficiente, después de lo cual el resto de orina se desechará igualmente en el inodoro. Es lo que se conoce como toma media de la orina.
¿Cuáles son las soluciones en esos casos más habituales?
Indudablemente la solución va a depender del proceso de que se trate. Lo más sencillo sería la infección urinaria, cuya solución pasa por instaurar un tratamiento antibiótico adecuado. Y en otros problemas de salud lo habitual es que se precise descartar la sospecha clínica con la realización de otras pruebas diagnósticas por parte del médico de familia.
Información adicional
-
ImagenAutor

- Nombre Autor Dr. Higinio Flores Tirado
- TituloAutor Miembro del Grupo de Trabajo de patología nefrourológica de la Sociedad Española de Médicos Generales y de Familia (SEMG).
- Extracto El arte de la uroscopia jugó un papel muy importante en la Medicina, siendo su máximo representante Hipócrates, si bien después su práctica se convirtió en una pseudociencia. Una vez dicho lo anterior, hay que tener en cuenta que las características de la orina cambian, dependiendo de factores como la ingesta de agua, el ejercicio, la temperatura ambiental o la ingesta de determinados nutrientes.
Jul
2023
¿Tengo hipocondría digital?
¿Por qué tendemos a buscar en internet aquello que nos pasa? (por ejemplo, “dolor de cabeza” es una de las entradas más buscadas en Google en relación con la salud)
Todos tendemos a despejar nuestras dudas y buscar soluciones a los problemas que nos afectan, especialmente si están relacionadas con nuestra salud. Por ello internet, que es una fuente inagotable de información, es uno de los recursos más demandados para buscar toda esa información relacionada con síntomas o enfermedades que padecemos o que nos preocupan.
¿Qué 'síntomas' presenta la hipocondría digital?
Al paciente hipocondríaco le preocupa padecer una o más enfermedades graves y tienden a interpretar de manera errónea cualquier sensación corporal que se considera normal, como pueden ser la presencia de ruidos intestinales, o que constituyen síntomas menores de cualquier proceso, como puede ser tener temperatura corporal de 37,5ºC. En estos casos, ellos lo interpretan como un signo inequívoco de presentar una enfermedad grave que puede poner en riesgo su vida.
Si además estas personas ya están diagnosticadas de alguna enfermedad orgánica, bien aguda o crónica, su nivel de preocupación es tal que presentan un nivel de ansiedad muy superior al de una persona psicológicamente sana.
¿Qué personas suelen ser las que más se autodiagnostican en internet?
El perfil del hipocondriaco digital es una persona de mediana edad, entre los 30 y 50 años. La mayoría de los estudios están de acuerdo en que no hay predominio de sexo, tanto mujeres como hombres, buscan la información en busca de un diagnóstico para los síntomas que presentan.
¿Qué peligros plantea este autodiagnóstico 'online'?
Aunque las informaciones obtenidas de internet o de redes sociales relacionadas con la salud puede ser de ayuda para el autocuidado y mantenimiento de unas conductas saludables, en ocasiones entrañan un riesgo debido a que se trata de información dudosa y no del todo precisa, a veces presentadas en un lenguaje científico difícil de interpretar fuera del contexto sanitario, ya que se utiliza lenguaje excesivamente técnico. En otras ocasiones, se obtiene información que contradice las evidencias científicas y que promulga conductas que en si mismas pueden resultar peligrosas como fomentar, por ejemplo, abandonos de tratamientos imprescindibles en el control de la enfermedad que presentan o recurrir a dietas milagro.
¿Tiene alguna ventaja hacerlo?
Personalmente considero que buscar información sobre salud en internet genera más ansiedad que beneficios, por lo que mi recomendación es que ante cualquier problema de salud que nos preocupe la persona que más nos puede ayudar es nuestro médico de Atención Primaria, ya que el es quien mejor puede aclarar nuestras incertidumbres y realizar las exploraciones y las técnicas necesarias para llegar a un diagnóstico en los casos que precisen atención.
Si lo hacemos, ¿cómo podemos buscar información de calidad y fidedigna?
En caso de consultar alguna página la recomendación es obtener información de las páginas que tienen las Sociedades Científicas para los pacientes o ciudadanía en general.
También presentan información fidedigna las webs de las asociaciones de pacientes, de las organizaciones médicas colegiales o de organismos nacionales o internaciones como puede ser la página del Ministerio de Sanidad, de las Consejerías de Salud o la página de la OMS, por ejemplo.
La información debe estar avalada y firmada por expertos en la materia, indicar la bibliografía que la respalda y debe diferenciar claramente la información publicitaria del resto de la información.
¿Cómo podemos detener esta conducta?
Realmente no se pueden poner puertas al campo, por ello nuestra recomendación sería que las publicaciones que se hagan en los medios de información, en cualquiera de sus formatos, fuera fidedigna y contrastada, y que se escapen de las noticias sensacionalistas ya que pueden producir un gran daño y desconfianza a la población.
Por nuestra parte, como médicos de Atención Primaria, deberemos buscar una comunicación de calidad, intentando que el paciente adquiera la confianza necesaria para que nos plantee todas sus dudas y resolverlas con un lenguaje compresible que le permita salir de la consulta con un nivel de satisfacción alto.
En la pandemia, con las dificultades de comunicación que tuvimos con nuestros pacientes, consecuencia de la falta de recursos en la mayoría de las ocasiones, y la incertidumbre que supuso inicialmente en sí misma la propia enfermedad generada por un agente infeccioso desconocido para los propios sanitarios, incrementó está búsqueda de información en la red. Información que en muchas ocasiones obedecía a interpretaciones personales, alejadas del conocimiento científico y de las pocas evidencias de las que disponíamos. Todo ello ha llevado al aumento de bulos en salud y generar una infoxicación alarmante entre la población en general y, especialmente, en aquellos pacientes psicológicamente menos estables, como pueden ser los hipocondriacos.
Información adicional
-
ImagenAutor

- Nombre Autor Dra. Marta Martínez Del Valle
- TituloAutor Miembro del Grupo de Comunicación de la Sociedad Española de Médicos Generales y de Familia (SEMG)
- Extracto Todos tendemos a despejar nuestras dudas y buscar soluciones a los problemas que nos afectan, especialmente si están relacionadas con nuestra salud. Por ello internet, que es una fuente inagotable de información, es uno de los recursos más demandados para buscar toda esa información relacionada con síntomas o enfermedades que padecemos o que nos preocupan.
Jul
2023
Duchas de agua fría: ¿de verdad tienen beneficios?
¿Cuál es el efecto que provoca el agua fría el organismo? En el supuesto de que se hubiera demostrado un efecto beneficioso de las duchas de agua fría, ¿a qué se debe exactamente?
El frío es capaz de producir reacciones fisiológicas en el organismo, cuyos resultados se utilizan como tratamiento sintomático para algunas enfermedades. La aplicación de frío a nivel local o sistémico con fines terapéuticos se denomina crioterapia, y se puede aplicar de diferentes formas: baños en hielo o agua fría, aplicación de hielo local, compresas frías, paquetes de gel, masajes con frío, etc.
Los efectos fisiológicos que produce el del frío en nuestro cuerpo son los siguientes:
- Analgésico: al disminuir la temperatura de la piel por debajo de los 15ºC (sin bajar de los 5-7ºC) se produce un efecto de desaceleración en la conducción nerviosa, y con ello la disminución del dolor de forma local.
- Antiinflamatorio: el frío limita la liberación de sustancias inflamatorias por las células, haciendo que la respuesta inflamatoria sea menos intensa. Además durante la inflamación se produce una dilatación de los vasos sanguíneos, que se contrarresta con la vasoconstricción secundaria a la aplicación del frío, disminuyendo el calor y el edema.
- Vasoconstricción de los vasos sanguíneos superficiales: el frio produce un cierre rápido de los vasos sanguíneos.
- Efecto en el sistema nervioso: disminuye la velocidad de conducción nerviosa y el espasmo muscular.
- Aumenta el ritmo cardiaco y se liberan neurotransmisores como la adrenalina y la noradrenalina.
Sin embargo, la evidencia científica en relación a los beneficios de las duchas de agua fría es muy limitada y poco concluyente; lo que se conocen son las aplicaciones del efecto fisiológico del frío en nuestro organismo.
¿Se conoce para qué tipo de dolor o patología sí que está indicada esta rutina de sumergirse en una ducha fría todos los días?
Las aplicaciones del frío en el ámbito de la salud son muy variadas, pero no existen indicaciones específicas para recomendar duchas diarias de agua fría.
- El frío se ha utilizado ampliamente como tratamiento de lesiones musculoesqueléticas debido a su capacidad analgésica y antiinflamatoria. Se indica en el tratamiento de procesos inflamatorios agudos, como por ejemplo los esguinces de tobillo o roturas musculares, o ante contusiones y traumatismos.
- Existen varios estudios sobre la utilidad de la terapia de inmersión en agua fría para la mejorar la recuperación muscular tras el ejercicio físico intenso, porque parece disminuir la sensación de fatiga y favorecer la relajación del músculo. Sin embargo, no está demostrado su efecto beneficioso, ya que los estudios realizados al respecto son de poca calidad, muy variados y con conclusiones ambiguas, impidiendo llegar a un consenso en su recomendación.
- Mejora de la circulación periférica de las extremidades. El frío disminuye la dilatación de las venas, favoreciendo el retorno de la sangre al corazón, algo beneficioso para patologías como la insuficiencia venosa crónica y las varices.
- Debido a su efecto antiinflamatorio también se recomienda la aplicación de frio para aliviar el picor de la piel en caso de alergia o picaduras de insectos.
- Las duchas con agua fría pueden producir una sensación subjetiva de bienestar, de disminución del estrés, relajación, mejora de la atención, etc. debido a la liberación de neurotransmisores y a la activación nerviosa generada por el frío; pero no se ha demostrado una mejora objetiva de la salud.
¿Es real que las duchas de agua fría son beneficiosas para mejorar la circulación sanguínea? ¿Cuánto dura ese efecto? ¿Pueden disminuir la hinchazón de piernas a final del día?
Las duchas con agua fría son beneficiosas para mejorar la circulación sanguínea, por su efecto vasoconstrictor y relajante. Se debe de aplicar el agua fría en sentido ascendente, es decir, desde los pies hacia las rodillas para mejorar el retorno de la sangre hacia el corazón. Se recomienda la aplicación de duchas de agua fría en las piernas para aliviar los síntomas secundarios a la insuficiencia venosa crónica: pesadez, hormigueo, hinchazón, etc. que aumentan sobre todo al final del día. Las duchas de agua fría no van a curar la enfermedad pero sí que van a mejorar la intensidad de los síntomas durante unas horas.
¿Para qué pacientes está totalmente desaconsejada? ¿cabe la posibilidad de que se produzca un síncope cardiaco en algunos pacientes con determinadas patologías o edad avanzada?
Una ducha fría no supone por sí misma ningún riesgo para la salud. Salvo las patologías que se enumeran a continuación, no existen contraindicaciones o efectos adversos importantes relacionados con las duchas de agua fría, por lo que las personas que lo utilicen y les siente bien no tienen por qué dejar de hacerlo.
Existen determinadas enfermedades o situaciones en las que las terapias con frío no se recomiendan:
- Síndrome de Raynaud: es una enfermedad de los vasos de las extremidades (dedos). Se produce un cierre de los vasos secundario al frío dando lugar a una coloración anormal de los dedos (blanquecino-rojo-violáceo) acompañado de entumecimiento, picor o quemazón.
- Alergia o hipersensibilidad al frío
- Crioglobulinemia
- Enfermedades cardiovasculares: el frío puede ser perjudicial para las personas de edad avanzada o con enfermedades como: diabetes, hipertensión, cardiopatía o enfermedad cardiovascular. El frío produce el estrechamiento de los vasos sanguíneos y el aumento de la frecuencia cardiaca, disminuyendo la cantidad de sangre que llega al corazón y puede dar lugar a síncopes, angina de pecho o infartos.
Además si las duchas de agua fría son muy prolongadas o la temperatura es excesivamente baja pueden aparecer: quemaduras, hormigueos, lesiones por congelación, problemas de vascularización, lesiones de la piel como los sabañones, etc.
De tener algún beneficio comprobado, ¿no es mejor empezar la ducha con agua templada y terminar con agua fría, como siempre hemos oído o nos han recomendado?
El agua fría produce contracción de los vasos sanguíneos, de los músculos y la piel. Finalizar con agua fría ayudará a drenar mejor las toxinas acumuladas a nivel subcutáneo, activar el flujo sanguíneo y relajar la musculatura y la piel.
El alternar duchas de agua fría con duchas de agua caliente, se denomina baños de contraste. Los contrastes de temperatura nos ayudan a relajar la musculatura y a estimular la circulación. Los baños de contraste también son muy útiles en el tratamiento de lesiones musculoesqueléticas por su efecto antiinflamatorio y favorecer la reabsorción del edema, debido a la alternancia de los fenómenos de vasoconstricción y vasodilatación, es decir, el cierre y la apertura de los vasos sanguíneos, mejorando así la circulación.
Información adicional
-
ImagenAutor

- Nombre Autor Dra. María Sanz Almazán
- TituloAutor Miembro del Grupo de Trabajo de Enfermedad Cardiovascular de la Sociedad Española de Médicos Generales y de Familia (SEMG)
- Extracto El frío es capaz de producir reacciones fisiológicas en el organismo, cuyos resultados se utilizan como tratamiento sintomático para algunas enfermedades. La aplicación de frío a nivel local o sistémico con fines terapéuticos se denomina crioterapia, y se puede aplicar de diferentes formas: baños en hielo o agua fría, aplicación de hielo local, compresas frías, paquetes de gel, masajes con frío, etc.
Feb
2023
Varicela
¿Cómo se produce el contagio de varicela?
La varicela es una enfermedad infecciosa aguda causada por el virus de la Varicela-Zóster (VVZ). Es altamente contagiosa y se trasmite por el aire, por contacto directo con las lesiones o por vía placentaria. La infección intraútero por el VVZ se produce en madres no inmunizadas y puede ser muy grave, dependiendo del momento en que se ha producido la infección en la gestante.
La enfermedad produce inmunidad duradera que, sin embargo, no siempre es suficiente para evitar reinfecciones. Después de la infección el virus permanece latente en los ganglios raquídeos y puede dar lugar a una reactivación en forma de herpes zóster.
¿Cómo son sus síntomas?
El período de incubación suele pasar desapercibido, ya que es asintomático o simplemente se acompaña de sintomatología catarral leve; su duración es prolongada, de 14 a 16 días.
Posteriormente suele aparecer fiebre elevada, dolores musculares y mal estar general [período prodrómico] de duración breve (entre 1 y 2 días). En esta fase pueden iniciarse las lesiones dérmicas.
En el período exantemático, aparecen las características lesiones dérmicas: una erupción pruriginosa que evoluciona sucesivamente a vesículas, pústulas y costras, hasta su resolución espontánea. El exantema puede localizar en cualquier zona de piel o mucosas corporales, pero su localización es más frecuentemente centrípeta; es decir, zonas medias de tronco, cara y cuero cabelludo, mientras que en la palma de las manos y planta de los pies no suelen afectarse. Las mucosas bucales, del paladar y faringe son también zonas frecuentemente afectadas.
Es característica la evolución rápida de las lesiones, por las distintas fases, entre 12 y 48 horas, y su coexistencia simultánea en todos los estadios evolutivos pudiendo dejar lesiones cicatrizales residuales.
Los niños en ocasiones, asocian sintomatología gastrointestinal inespecífica (algún vómito y/o deposición diarreica).
¿Existe un período de tiempo en el que el sistema inmunológico de la persona sigue batallando con el virus, pero ya no es contagioso?
El período potencial de contagiosidad es de unos 8 días; varía desde 1 a 2 días antes del comienzo del exantema hasta que todas las lesiones están en fase de costra (unos 4-5 días después de la aparición del exantema). Los pacientes inmunocomprometidos pueden ser contagiosos más tiempo.
El período de incubación, tras la exposición, es de 14 a 15 días por término medio, pudiendo variar entre 10 y 21 días.
¿En el caso de que sea adulto y no haya pasado la varicela, es probable que la pase de mayor?
Actualmente no se dispone de datos de incidencia de enfermedad por edad a nivel estatal.
En climas templados más del 90% de la población ha padecido la enfermedad antes de los 15 años de edad. Dada la alta contagiosidad de la enfermedad, se estima que la tasa de infección en un ambiente familiar puede llegar a ser del 86%.
¿Cuál es la gravedad cuando se pasa esta enfermedad en edades que no son infantiles? ¿Cuáles son las personas que tienen un mayor riesgo de complicaciones y por qué?
Los adolescentes y adultos, especialmente fumadores, son más propensos que los niños a desarrollar formas graves de la enfermedad. Los lactantes y las personas inmunocomprometidas son grupos de riesgo para sufrir varicela grave.Habitualmente, la evolución espontánea de la enfermedad conlleva a su curación sin secuelas. Sin embargo, existen casos en que la varicela en su curso evolutivo o poco después, presenta complicaciones como neumonías, meningitis, encefalitis, pericarditis, artritis, nefritis, etc.
¿Cuál es el tratamiento de la varicela?
El tratamiento es sintomático, enfocado principalmente a controlar el picor, para evitar el rascado. Se pueden asocian antitérmicos si fueran necesarios.
¿Qué probabilidades hay de que pase la enfermedad varias veces a lo largo de la vida?
Tras la primoinfección, el virus permanece en los ganglios sensitivos de las raíces dorsales de la médula espinal y su reactivación produce la clínica del herpes zoster. Hay factores que se asocian con la reactivación de la infección como son: la edad avanzada, la inmunodepresión, la exposición intrauterina y sufrir la varicela a una edad temprana (<18 meses)
¿Quién debe vacunarse? ¿Si no lo he hecho de niño y no he pasado la varicela, puedo vacunarme siendo adulto?
En España la varicela es una enfermedad de declaración obligatoria desde 1904. En 1998 se comercializó la vacuna y, desde ese momento, se recomienda a grupos de población considerados de riesgo. En 2005 la Comisión de Salud Pública del Consejo Interterritorial del Sistema Nacional de Salud amplió la recomendación de la vacuna de la varicela a adolescentes que no hubieran pasado la enfermedad con anterioridad.
En julio de 2015 el Consejo Interterritorial del Sistema Nacional de Salud aprobó la inclusión de la vacuna de la varicela en los calendarios de vacunación infantil para su utilización sistemática, administrándose una dosis entre los 12 y los 15 meses de edad y una segunda de recuerdo entre los 2 y 4 cuatro años. Actualmente, según el Calendario Común de Vacunación a lo largo de la vida, publicado en febrero de 2022, la vacuna frente a varicela se administra a los 15 meses de edad (1ª dosis) y entre los 3 y 4 años de edad (2ª dosis). Se mantiene la vacunación a los adolescentes no previamente vacunados y sin historia de enfermedad previa.
Información adicional
-
ImagenAutor

- Nombre Autor Dra. Sara del Amo Ramos
- TituloAutor Miembro del Grupo de Trabajo de Enfermedades Infecciosas de la SEMG
- Extracto La varicela es una enfermedad infecciosa aguda causada por el virus de la Varicela-Zóster (VVZ). Es altamente contagiosa y se trasmite por el aire, por contacto directo con las lesiones o por vía placentaria. La infección intraútero por el VVZ se produce en madres no inmunizadas y puede ser muy grave, dependiendo del momento en que se ha producido la infección en la gestante
Dic
2022
Digestiones pesadas en Navidad
1.¿Cuáles son los síntomas de las digestiones pesadas?
La digestión pesada (dispepsia) de las palabras griegas dys “malo” o “difícil” y pepto “cocer” o “digerir”, es un conjunto de síntomas y signos localizados en la parte superior del abdomen que abarca desde dolor a una percepción negativa no dolorosa descrita como: saciedad precoz, pesadez postprandial, sensación urente epigástrica, hinchazón abdominal, necesidad frecuente de eructar y náuseas. Los síntomas pueden ser continuos o intermitentes, y suelen estar relacionados con la ingesta, aunque ésta no es una condición necesaria.
- ¿Qué alimentos o comidas suelen ser las causantes de esas digestiones pesadas en las fechas navideñas?
Contrariamente a la creencia popular, no existen estudios científicos de calidad que establezcan firmemente la responsabilidad de determinados alimentos en el origen de la dispepsia.
No obstante, se conocen varios mecanismos que podrían explicar la relación existente entre la ingesta de ciertos nutrientes y la aparición de síntomas, los cuales suelen estar presente en estas fechas navideñas con bastante asiduidad:
- El efecto irritante de ciertos aditivos alimentarios, la cafeína y el alcohol. En Navidad son frecuentes las comidas muy especiadas, mezcladas con ingesta de alcohol durante y después de las comidas.
- La distensión excesiva del estómago asociada a una ingesta copiosa. Las fechas navideñas se caracterizan por los excesos tanto en número de comidas, como en abundancia de las mismas.
- El retraso del vaciado gástrico inducido por alimentos con elevado contenido en grasas. Tomamos aquello que hemos estado evitando el resto del año como embutidos, carnes cocinadas sin limitación en la grasa añadida, salsas diversas,…
- El incremento en la presencia de gas provocado por aerofagia, o por la ingestión de carbohidratos poco absorbibles. La oferta de bebidas espumosas, turrones, mantecados, bombones, roscones, postres navideños y similares es amplia y variada.
- ¿Qué recomendaciones da para mejorar las digestiones pesadas en Navidad?
Mejorar las digestiones en la Navidad es posible si tenemos en cuenta una serie de medidas:
- Comer despacio, masticando bien
- Controlar lo que tomamos intentando no excedernos en cantidad
- Evitar bebidas gaseosas y limitar el consumo de alcohol
- Cambiar la cafeína y teína por bebidas sin efecto irritante
- Cocinar los platos principales con bajo contenido en grasa y poner cuidado con los embutidos que tomamos
-Idear postres navideños bajos en grasas y azúcares
- ¿Por qué no se aconseja acostarse justo después de comer? ¿Cuánto tiempo hay que esperar?
Este consejo tiene más de mito que de realidad. Al menos en personas sanas sin patología gastrointestinal, no hay estudios que hayan evaluado el efecto de dormir después de la ingesta con aparición o empeoramiento de síntomas dispépticos. De hecho, la siesta es una costumbre habitual en nuestra población y no tenemos un mayor porcentaje de individuos con estas dolencias respecto a otros países.
En pacientes con enfermedad por reflujo gastroesofágico (ERGE), sin embargo, diversos estudios muestran que el reflujo aumenta al estar en posición de decúbito sobre el lado derecho. Los pacientes que duermen con la cabecera de la cama elevada presentan menos episodios de reflujo que los que duermen en posición plana, aunque no todos los estudios muestran una asociación clara.
Un estudio reciente, llevado a cabo en Reino Unido y publicado en 2017, sugiere que las personas con riesgo genético elevado para la obesidad necesitan tener más cuidado sobre los factores de estilo de vida, para mantener un peso sano. Así dormir menos de 7 horas, más de 9 o echarse una siesta parecen tener una influencia adversa sustancial en el peso corporal.
- ¿Por qué se recomienda tomar infusiones? ¿De qué productos puede estar hechas (manzanilla, jengibre…)?
Quizá la base científica que puede estar implicada en esta medida es el conocimiento de la necesidad de agua en todos los procesos de la digestión para romper enlaces de las moléculas, lo que se conoce como hidrólisis. La infusión es una forma de aumentar la ingesta de agua. En la elección del producto a usar, simplemente evitar irritantes.
- ¿Es adecuado tomar omeprazol para aliviar las digestiones pesadas? ¿En qué casos hay que tomarlo?
La automedicación no es adecuada en ningún caso. Podemos estar enmascarando síntomas y retrasar el diagnóstico de alguna enfermedad gastrointestinal importante. Por otro lado, cualquier fármaco presenta una serie de efectos secundarios, interacciones y contraindicaciones que hay que valorar.
La mejor medida es evitar los factores que condicionan estas digestiones pesadas y consultar a su médico en caso de persistencia o empeoramiento de síntomas a pesar de las medidas higiénico-dietéticas recomendadas.
Los inhibidores de la bomba de protones y, entre ellos el omeprazol, son fármacos que deben ser prescritos por el médico y tienen unas indicaciones muy concretas entre las que se encuentran: úlcera duodenal, úlcera gástrica, ERGE, esofagitis erosiva, la infección por H. pylori, los síndromes hipersecretores como el Zollinger-Ellison y como gastroprotectores en determinados pacientes tratados con AINE.
- ¿Qué otros consejos daría para mejorar las digestiones pesadas en esas fechas?
Como los síntomas dispépticos han sido relacionados con situaciones de estrés y ansiedad, lo aconsejable en estas fechas, además de todo lo anterior, es dejar a un lado las preocupaciones y reencontrarse con familiares y amigos que habitualmente no tenemos ocasión de ver, aquellos con los que nos apetece compartir, disfrutar, reír y relajarnos.
Información adicional
-
ImagenAutor

- Nombre Autor Dra. Concepción Flores Muñoz
- TituloAutor Miembro del Grupo de Trabajo de Digestivo de la Sociedad Española de Médicos Generales y de Familia (SEMG)
- Extracto La digestión pesada (dispepsia) de las palabras griegas dys “malo” o “difícil” y pepto “cocer” o “digerir”, es un conjunto de síntomas y signos localizados en la parte superior del abdomen que abarca desde dolor a una percepción negativa no dolorosa descrita como: saciedad precoz, pesadez postprandial, sensación urente epigástrica, hinchazón abdominal, necesidad frecuente de eructar y náuseas. Los síntomas pueden ser continuos o intermitentes, y suelen estar relacionados con la ingesta, aunque ésta no es una condición necesaria.
Oct
2022
Cómo actuar ante una intoxicación por medicamentos
Dra. Marta Martínez del Valle
Responsable del Grupo de Urgencias y Emergencias de la Sociedad Española de Médicos Generales y de Familia (SEMG)
¿Cuáles son los principales síntomas de una intoxicación por medicamentos?, ¿cuánto pueden tardar en presentarse?
La sintomatología presente en las intoxicaciones va a depender básicamente del fármaco causante de la misma, por tanto, generalizar sobre qué síntomas son los más predominantes es difícil.
Lo mismo ocurre con el tiempo que tarda en aparecer la sintomatología ya que están implicadas muchas variables, como pueden ser las dosis del fármaco ingerido, la vía de administración, la implicación de varias sustancias al mismo tiempo o la existencia de patología que predisponga a una menor eliminación o metabolización del fármaco o fármacos implicados, entre otras.
¿Cuáles son los fármacos o mezclas de fármacos que están implicados con más frecuencia en las intoxicaciones involuntarias por medicamentos?
Esto va a depender del grupo de edad al que nos estemos refiriendo, en el caso de los niños los medicamentos implicados con mayor frecuencia son los antipiréticos, del tipo del paracetamol. En el caso de adultos los medicamentos que producen un mayor número de consultas por intoxicaciones, sobre todo en los servicios de urgencias, son las benzodiacepinas y la digoxina, especialmente en pacientes mayores de 65 años.
¿Cuáles son las principales causas que dan lugar a estas situaciones (no respetar la dosis, desconocer la existencia de interacciones, confundir un fármaco con otro…)?
En las intoxicaciones medicamentosas accidentales pueden estar implicados múltiples factores, así en las personas mayores de 70 años encontramos que la disminución sensorial o la presencia de enfermedades neurológicas degenerativas, pueden contribuir a que estos pacientes tomen dosis mayores a las prescritas, o que confundan el fármaco que deben tomar. También puede contribuir la polimedicación o la presencia de enfermedades crónicas en las que coexistan tanto una alteración en la metabolización como en la eliminación de los fármacos.
Según su experiencia, ¿qué errores se cometen con más frecuencia, por parte de la población, en los casos de intoxicación por medicamentos?
En la mayoría de las ocasiones son repetición o confusiones de la dosis del fármaco y, en alguna ocasión, asociar fármacos que no han sido prescritos por su médico de familia
¿Cuáles son las pautas o recomendaciones para actuar en caso de tener síntomas de intoxicación medicamentosa?
Afortunadamente, la mayor parte de las intoxicaciones medicamentosas habituales son leves y no precisan tratamientos excepcionales ni ingresos hospitalarios y se realiza simplemente vigilancia durante 12-24 horas. En el caso que la toma de medicamentos origine algún síntoma como, por ejemplo, disminución del nivel de conciencia, dificultad para despertar, síncopes, palpitaciones, sintomatología digestiva como vómitos, nauseas o dolor abdominal, sensación de fatiga, cefalea intensa, etc., debe consultar inmediatamente con su médico de familia o alertar al Servicio de Emergencias (112) para que se realice una valoración diagnóstica lo más rápidamente posible y se administre el tratamiento necesario.
Finalmente, ¿han notado un aumento de estos episodios como consecuencia de las circunstancias relacionadas con el confinamiento (pasar más tiempo en casa, aumento de la automedicación por asistir menos a la consulta del médico…)?
En esta fase de confinamiento el aumento de intoxicaciones está más relacionado con la mezcla de productos de limpieza que con la toma de fármacos. Según datos del Instituto Nacional de Toxicología, en los meses de marzo y abril, han aumentado de forma significativa las consultas por intoxicaciones relacionadas con la mezcla de lejías y otros desinfectantes de superficie.
Información adicional
-
ImagenAutor
- Nombre Autor Dra. Marta Martínez del Valle
- TituloAutor Responsable del Grupo de Urgencias y Emergencias de la Sociedad Española de Médicos Generales y de Familia (SEMG)
- Extracto La sintomatología presente en las intoxicaciones va a depender básicamente del fármaco causante de la misma, por tanto, generalizar sobre qué síntomas son los más predominantes es difícil.
Jul
2022
CÓMO CURAR UNA HERIDA
¿Por qué no es bueno soplar una herida?
El acto de soplar una herida, aunque sea algo intuitivo y que se ha hecho tradicionalmente para aliviar el escozor generado por el traumatismo o por la aplicación de un antiséptico, no es recomendable, pues en la boca conviven un gran número de gérmenes, que con esta maniobra pueden ser proyectados sobre la herida, pudiendo contribuir a desarrollar una infección en la misma, al no contar ya con la protección natural de la piel.
¿Es aconsejable dejar la herida al aire libre?
Las heridas no curan o cicatrizan más rápido al aire libre. Existe la creencia de que las heridas que permanecen descubiertas para que les dé el aire o el sol se secarán antes, disminuyendo el tiempo de cicatrización. Hoy día se sabe que esto sólo aumenta la posibilidad de contaminación y, por tanto, el riesgo de infección. Además, el tejido de cicatrización requiere de un balance adecuado de humedad para que las células encargadas de producir el colágeno y los demás componentes de la piel trabajen adecuadamente. Por tanto, cubrir la herida con un apósito adecuado, ayuda a mantener la temperatura y humedad requeridas para una cicatrización correcta, evitando, también, la formación de costra, que al contrario de lo que suele creerse, la retrasa. Por otra parte, la exposición al sol no es conveniente, pues puede producir inflamación de la herida y posterior pigmentación de la piel.
Se cree que el agua oxigenada o el alcohol son buenos desinfectantes, ¿es así realmente?
Tanto el alcohol al 70% como el peróxido de hidrógeno (agua oxigenada) se han utilizado durante mucho tiempo como antisépticos de elección en la cura de heridas. Sin embargo, hoy en día están en desuso frente a otros antisépticos como la clorhexidina o la povidona yodada.
El alcohol, aunque es un antiséptico de efecto rápido y actúa sobre un gran número de microorganismos, no se recomienda su uso en heridas, porque es muy irritativo, destruye las membranas celulares, reseca la piel y favorecer la formación de coágulos que permiten la colonización de las bacterias supervivientes. Se recomienda su uso como antiséptico sobre piel intacta.
Por otra parte, el agua oxigenada también es irritativa, destruye tejido sano y además su acción es muy breve, pues es rápidamente degradada por las enzimas de los tejidos.
¿Cuál es el mejor desinfectante para tratar una herida?
Los dos antisépticos más utilizados hoy en día son la clorhexidina y la povidona yodada.
La clorhexidina posee un amplio espectro de actividad frente a microorganismos y al ser trasparente, permite ver la evolución de las heridas. Su inicio de acción comienza en unos 15-30 segundos y sus efectos se mantienen unas 6 horas. Se han descrito pocos casos de irritación de piel y mucosas y, además, su absorción a través de la piel es mínima y por tanto produce escasas reacciones sistémicas.
Por otra parte, el yodo es un potente germicida frente a bacterias, micobacterias, hongos, virus, etc. En forma se povidona yodada, se libera lentamente de forma que se consigue que sea menos irritante. Su inicio de acción se produce a los 3 minutos de su aplicación y el efecto antiséptico se mantiene durante 3 horas (la mitad que en el caso de la clorhexidina). Aunque la absorción a través de la piel es mínima, no debe usarse de manera prolongada en embarazadas y lactantes, ya que el yodo absorbido puede atravesar la placenta y ser excretado a través de la leche materna.
¿Si escuece la herida es que está curando?
Se tiene la creencia de que presentar una sensación de picazón en la herida, es señal de que está comenzando a curar. Si bien es cierto, que, en las etapas finales de la curación, puede producirse un proceso de contracción para que los bordes de la herida logren juntarse, dando lugar a una sensación de tirantez y picor, en muchos casos éste puede ser un signo de infección, sobre todo si se acompaña de mal olor, inflamación y enrojecimiento.
¿Por qué es malo arrancarse las postillas?
En muchas ocasiones, tras producirse la herida la sangre se coagula, seca y crea una superficie dura sobre la misma, la costra, que no es otra cosa que restos secos de sangre que se adhieren a la superficie de nuestra piel. Es el medio que tiene nuestro organismo para proteger la piel lesionada mientras se repara. Si arrancamos la costra, inflamamos la herida y el proceso de reparación se altera, por lo que, si las manipulamos, quedará una cicatriz de peor aspecto estético. En definitiva, las costras deben mantenerse dejando que sea el propio organismo el encargado de eliminarlas. Sólo deben ser retiradas en caso de falta de limpieza en la herida, signos de infección como dolor, enrojecimiento o supuración, o en aquellas heridas de cierto tamaño en las se produce un retraso de la cicatrización por quedar el espacio interno de la misma cubierto por la costra, impidiendo la creación de nuevo tejido. En estos casos es recomendable recurrir a un profesional sanitario.
Lamerse las postillas, ¿sí o no?
Como ya se ha comentado antes, en la boca existen una gran variedad de bacterias, por lo que lamerse la herida sólo puede contribuir a aumentar el riesgo de infección por contaminación de la misma.
¿Cómo curar una herida paso a paso?
Los pasos a seguir son los siguientes:
- Valorar la gravedad de la herida y decidir si puede curarse en casa o debe acudirse a un centro sanitario.
- Lavar las manos, aunque vayan a usarse guantes.
- Ante una herida sangrante, realizar una compresión sobre ella con una gasa seca, durante unos 5 minutos sin levantar la mano. Si la sangre empapa la gasa, aplicar una nueva encima, sin retirar la anterior. Si a pesar de la compresión sigue sangrando, será necesario acudir a un centro sanitario.
- Una vez ha cesado el sangrado, lavar la lesión con suero fisiológico o agua potable. Se debe intentar que el agua arrastre la suciedad desde el centro a los bordes de la herida. Se puede usar un jabón neutro. No lavar la herida con antisépticos locales.
- Una vez limpia, efectuar el secado de la lesión con una gasa limpia, sin frotarla. No usar algodón, ya que sus pequeños filamentos suelen quedarse enganchados. Si la herida se mantiene sucia, puede ser necesario acudir a un centro sanitario.
- Aplicar un antiséptico para prevenir la infección. Antes de utilizar el antiséptico es necesario asegurarse de que la persona no sea alérgica.
- Cubrir la herida con un apósito.
- Realizar la limpieza de la herida y la aplicación del antiséptico cada 24 horas. Si a los 7 días la herida no ha cicatrizado o, si en algún momento muestra signos de infección, como dolor, piel enrojecida o supuración, acudir a un centro sanitario.
Información adicional
-
ImagenAutor

- Nombre Autor D. José Manuel Cuervo Menéndez
- TituloAutor Miembro del Grupo de Urgencias y Emergencias de la Sociedad Española de Médicos Generales y de Familia (SEMG)
- Extracto El acto de soplar una herida, aunque sea algo intuitivo y que se ha hecho tradicionalmente para aliviar el escozor generado por el traumatismo o por la aplicación de un antiséptico, no es recomendable, pues en la boca conviven un gran número de gérmenes, que con esta maniobra pueden ser proyectados sobre la herida, pudiendo contribuir a desarrollar una infección en la misma, al no contar ya con la protección natural de la piel.
Jul
2022
USO RESPONSABLE DE LOS AURICULARES
¿Cómo puede dañar a la audición un uso excesivo de los auriculares?
Se puede producir por dos procesos, uno por el trauma acústico que produce las ondas sonoras al chocar contra el tímpano y al estimular en exceso al nervio auditivo. Esto depende fundamentalmente de la intensidad y de la duración del estímulo, a más intensidad y duración en el tiempo del sonido más daño puede producir.
Otro mecanismo es debido a el roce de los auriculares, la falta de transpiración y en muchas ocasiones no están lo suficientemente limpios puede provocar infecciones, la mala aireación puede provocar un exceso de humedad provocando una micosis y algunas veces la falta de asepsia en los auriculares puede provocar infecciones bacterianas.
¿Por qué el abuso de los auriculares también puede causar micosis?
Esto es debido a que no deja transpira el conducto auditivo externo del oído, esta puede producir un aumento en el micro clima, aumentando la humedad siendo un caldo de cultivo para la sobreinfección fúngica.
¿Se puede recuperar la audición perdida?
Depende de la causa que lo haya orinado, en el caso de traumatismo acústico es muy complicado, pero con un tratamiento adecuado podemos que no progrese la hipoacusia, en caso de otras causas como el tapón de cera puede ser fácilmente recuperable al extraer el tapón de cera, si fuera una infección con un tratamiento antibiótico y antiinflamatorio podría subsanar la pérdida auditiva.
¿Cuáles son los signos de una posible pérdida auditiva?
El paciente presenta una incapacidad de oír sonidos sobre todo suele empezar en tonos agudos, pueden aparecer acufenos y empiezan a no entender bien las palabras, un signo significativo es que ponen la televisión muy alto para poder entender sus contenidos.
¿Cuál es el tiempo máximo diario recomendable para usar estos aparatos?
Depende del volumen y de la intensidad que lo pongamos, también depende de la calidad de los auriculares, si estos se meten en el conducto auditivo externo o por el contrario no se introducen y tienen un almohadillado. Sería bueno usarlo como algo excepcional, lo más recomendable es no usarlo excepto en esas situaciones que serían imprescindible.
¿Dónde está el límite de decibelios?
El límite de decibelios depende de la frecuencia, una conversación normal tiene aproximadamente 60 dB, los ruidos superiores a 85 dB son perjudiciales, por lo que debemos evitarlo.
¿Qué otros consejos puede dar para hacer un uso responsable de los auriculares?
Deben de ser un elemento de apoyo en algunos momentos puntuales, no se debe usar continuamente, es negativo acostumbrarnos a depender de ellos, debemos también limitar la intensidad del sonido, poniendo la mínima capad que podamos nosotros entender, no estar excesivamente tiempo seguido, hacer descansos auditivos cada cierto tiempo para poder hacer descansar a nuestro sistema auditivo, extremar la higiene sobre todo en aquellos auriculares que se introducen en el conducto auditivo externo y evitar compartir auriculares. En la tecnología es bueno su uso, pero no su abuso.
Información adicional
-
ImagenAutor

- Nombre Autor Dr. Manuel Mozota
- TituloAutor Responsable del Grupo de Trabajo de Otorrinolaringología de la Sociedad Española de Médicos Generales y de Familia (SEMG)
- Extracto La audición se puede dañar por dos procesos, uno por el trauma acústico que produce las ondas sonoras al chocar contra el tímpano y al estimular en exceso al nervio auditivo. Esto depende fundamentalmente de la intensidad y de la duración del estímulo, a más intensidad y duración en el tiempo del sonido más daño puede producir. Otro mecanismo es debido a el roce de los auriculares, la falta de transpiración y en muchas ocasiones no están lo suficientemente limpios puede provocar infecciones, la mala aireación puede provocar un exceso de humedad provocando una micosis y algunas veces la falta de asepsia en los auriculares puede provocar infecciones bacterianas.