MENÚ

 SEMG
Sociedad Española de Médicos Generales y de Familia
SEMG
Sociedad Española de Médicos Generales y de Familia
SEMG
Colegio y sociedades de A.Primaria solicitan potenciar la Atención Primaria

El Colegio de Médicos de Cantabria y las sociedades médicas SEMERGEN, SEMFYC y SEMG solicitan potenciar la Atención Primaria
Los médicos de Atención Primaria (AP) tienen una sobrecarga de trabajo desde hace años que ha aumentado durante estos meses, no solo por las vacaciones de parte de las plantillas sino por las consultas que se aplazaron debido a la pandemia y el seguimiento de los enfermos que se han contagiado por el virus.
Ésta es la razón por la que las vocalías de Atención Primaria del Colegio de Médicos de Cantabria y las sociedades médicas SEMERGEN, SEMFYC y SEMG, consideran necesario un aumento de los recursos en AP y un cambio de modelo que agilice la atención de la demanda.
El modelo de transición que se ha establecido tras la Alarma Sanitaria ha permitido agilizar procesos, pero aún queda mucho por hacer para atender la enorme demanda de la sociedad actual; por lo que los médicos solicitan que la población sea responsable para prevenir contagios, usando las medidas de protección adecuadas (mascarilla, lavado de manos y distanciamiento social), y a la hora de utilizar los recursos sanitarios, evitando, por ejemplo, salas de espera masificadas, medidas cuyo único objetivo es la protección de pacientes y profesionales ante posibles rebrotes de la Covid-19.
Con respecto a la atención telefónica establecida en los Centros de Salud, los médicos aclaran que se han puesto en marcha filtros telefónicos que han permitido sacar de las consultas los temas burocráticos, como bajas médicas, informes o recetas, “pero no son consultas, no hay que confundirlo”. Y añaden que la vía telefónica también permite dar resultados de pruebas diagnósticas a pacientes ya explorados o resolver dudas sobre la pandemia, pero nunca sustituyen la atención presencial a los enfermos que continúa realizándose en los Centros de Salud de Cantabria y en los domicilios que lo precisen.
Para terminar, las vocalías de AP del COM Cantabria y las sociedades SEMERGEN, SEMFYC y SEMG explican que los médicos no han dejado de trabajar y de atender a sus pacientes en ningún momento y así lo van a seguir haciendo, aunque insisten en que hay muchos problemas que solucionar para potenciar la Atención Primaria y hacerla más fuerte porque es uno de los pilares fundamentales del Sistema Sanitario.
Firmado: Vocalías AP del COM Cantabria, SEMERGEN, SEMFYC y SEMG.
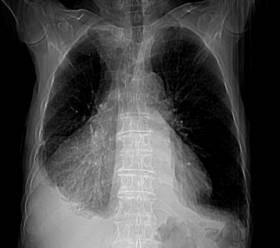
Caso Clínico Nº2. Derrame Periocárdico, Derrame Pleural y dilatación de cavidades derechas, aproximación ecográfica desde la consulta de Atención Primaria
Foo, Keith, Devesa M, Solla, J.Vazquez, A
Varón de 80 años de edad, quien acude a consulta de atención primaria por presentar disnea de medianos a pequeños esfuerzos llegando hasta la ortopnea de una semana de evolución. No otra sintomatología asociada.
SECUELAS PSICOLÓGICAS POR EL CONFINAMIENTO
¿Cuáles son las preguntas relacionadas al confinamiento más frecuentes que hacen durante esta época de las personas que acuden a consulta?
De un modo general, todas aquellas relacionadas con su búsqueda de certezas: ¿Cuándo terminará?, ¿Cómo será el nuevo futuro?, ¿Volverá de nuevo en otoño y con él, un nuevo periodo de confinamiento? Todas ellas de imposible respuesta en el momento actual. Buscan certezas para mitigar sus incertidumbres, como es lógico.
¿Cuáles son las emociones predominantes que han surgido entre la gente en esta emergencia por el COVID-19?
Inicialmente, sensaciones de irrealidad, con una fuerte carga de ansiedad y estados de hiperalerta, lo que conduce a un intenso estrés, que se acompaña de alteraciones del sueño.
Posteriormente, y unidas a las anteriores, tendencia hacia la tristeza y el abatimiento, especialmente en aquellas personas que viven su confinamiento en soledad. Y en todos los estadíos, el hartazgo moral por una catástrofe que nadie pudo imaginar siquiera que viviría jamás y una profunda sensación de impotencia e indefensión, que les impulsan hacia la apatía. La etapa final de aceptación, se acompaña de fuerte irritabilidad y depresión reactiva. Todo ello impregnado de una sensación de desazón profunda por la incertidumbre, con una gran carga ansiosa.
¿Existe algún tipo de duelo, por así llamarlo, a partir de todo lo perdido o suspendido en esta época? (por ejemplo: viajes, bodas, etc.)
Tal vez irritabilidad y búsqueda de responsabilidad y culpa, siempre focalizadas en el exterior a uno mismo. Sin embargo, se ha aprendido a valorar lo que verdaderamente tiene valor en la vida de cada cual y a despreciar lo nunca hasta ahora considerado como superfluo, como las posesiones materiales de cada cual, a las que siempre se supervaloró. Todo ello ha impulsado a una autocrítica, esperemos que constructiva, a la vida hasta entonces llevada, con carga ideológica crítica hacia el trato dado hasta ahora a la naturaleza. Digamos que, ante tal catástrofe considerada como natural, la persona ha rebuscado y encontrado dentro de si ciertos reproches que hacerse de su comportamiento, frecuentemente inadecuado en su relación con la naturaleza, con cierta sensación de culpa. Es de previsible una aparición de nuevos comportamientos más ecológicos que en tiempos pasados, que siendo francos, creo que serán de breve duración.
¿Qué sectores se han mostrado como los más vulnerables en esta emergencia?
Todos nos hemos dado cuenta de repente, de nuestra vulnerabilidad. En una sociedad occidental, marcadamente hedonista y autoconsiderada como todopoderosa, de repente una enfermedad hasta ahora indomable, nos ha parado los pies de súbito y nos ha colocado frete al espejo de nuestra real fragilidad. Y eso, asusta.
Los sectores poblacionales más vulnerables, podemos definirlos en cuanto a salud y en cuanto a economía, porque de ambas vulnerabilidades se trata. En cuanto a salud, la población anciana ha sido especialmente vulnerable, por su reconocida fragilidad a la infección. Pero en cuanto a la vertiente económica del problema, ha afectado a todos los grupos etarios, con especial virulencia entre las poblaciones con ingresos procedentes del turismo y del sector de servicios en general, y por supuesto, a los estratos poblacionales económicamente más débiles con anterioridad a la aparición de la pandemia. Pero hay que resaltar que la vulnerabilidad económica no ha hecho más que empezar, y es de prever una situación económica catastrófica a corto, medio y largo plazo, que será de larga evolución.
¿Cómo podemos ayudar a nuestros seres queridos que se encuentran durante un duelo o con emociones fuertes en esta época?
Fundamentalmente mediante el acompañamiento, facilitando siempre la ventilación emocional del afectado. Dicho de un modo llano y fácilmente comprensible, prestando nuestro hombro al que sufre y sin interrumpir o dificultar nunca su llanto y quejas, con comprensión y empatía.
¿Qué se recomienda que haga una persona para mantenerse sana a nivel emocional durante esta época? ¿Existe alguna predicción de lo que pasará emocionalmente entre la gente después de la cuarentena?
El ser humano necesita las certezas en todos los ámbitos de su vida, para sobrevivir con una adecuada estabilidad emocional. Desgraciadamente, ahora y en un futuro próximo, de lo que se trata es de aprender a vivir en la incertidumbre. Si lo logra, su estabilidad emocional está asegurada. El que se adapta, a los cambios sobrevenidos, sobrevive. De lo contrario, sufrirá las consecuencias.
Después de la cuarentena, hasta que no pueda emplearse con éxito una vacuna eficaz, deberemos acostumbrarnos a guardar la distancia interpersonal de seguridad, actitud enormemente difícil de sobrellevar en una sociedad como la española, en la que la proximidad física y los contactos son la norma.
Día de la Atención Primaria 2020 - Escrito del presidente SEMG Galicia

Dr. Carlos Bastida Calvo
Presidente de la Sociedad Gallega de Médicos Generales y de Familia (SEMG Galicia)
¿Cuántas veces hemos hablado sobre la importancia de la Atención Primaria en todos los sistemas de salud?
¿Cuántas veces hemos advertido sobre la falta de inversión en nuestro sistema de Atención Primaria de salud?
¿Cuántas veces nuestros políticos, e incluso nuestros ciudadanos, hicieron oídos sordos a lo que nosotros decíamos?
¿Cuántas veces tendremos que volver repetir que sin una Atención Primaria fuerte nuestro sistema de salud se verá desvertebrado?
Ahora, con la aparición de una pandemia, inimaginable hace tan solo unos meses, todo lo que estamos viviendo parece una película de ciencia ficción. Los políticos han tardado a reaccionar porque no se lo creían; seguían instalados en sus aparatos de recolección de votos para las siguientes elecciones. La OMS advirtió del peligro, pero hay que reconocer que no lo hizo bien, porque ningún país siguió sus recomendaciones.
De repente, cuando todos vieron el peligro: ¡Hala, a encargar materiales protectores!: mascarillas, test de detección, guantes, batas, gorros, calzas, pantallas, buzos, e incluso respiradores por lo que pudiera pasar. Algunos países tardaron más de la cuenta en reaccionar, debido a que estaban inmersos en disputas políticas dentro del propio staff, o porque estaban pensando en otro tipo de políticas más inmediatas, como la invitación a participar en manifestaciones, o incluso en la promulgación de nuevas leyes que indudablemente podrían esperar debido a la inmediatez de una gran crisis sanitaria. Y claro, cuando accedieron al mercado las existencias de los productos necesarios para la protección de salud, escaseaban o no habían, estaban ya vendidas o reservadas para otros países que habían hecho acopio de las mismas previniendo lo que se avecinaba.
Pero, desgraciadamente, no fueron conscientes de lo que se nos veía encima: una pandemia, con miles de muertos y cientos de miles de contagiados, que iban a colapsar nuestro sistema de salud, y que no seríamos capaces de atender debidamente a todos nuestros enfermos. Además, las consecuencias económicas que todo esto traería consigo: millones de parados, y millones de personas que no recibirían ninguna paga durante meses, y un gran impacto en todas las empresas.
En todo este tiempo, todos los sanitarios de la Atención Primaria de nuestro país hemos estado atendiendo a nuestros pacientes, consultándolos, visitándolos en sus domicilios, atendiendo sus llamadas telefónicas, todo ello, sirviendo como un fantástico filtro; muchos de ellos se contagiaron, probablemente, por la escasez de medios de protección adecuados, y algunos fallecieron por esta causa, dejando a sus familias y a sus amigos y compañeros, huérfanos de su presencia, de su cariño y de su profesionalidad.
Hemos sido capaces de seguir atendiendo en sus domicilios a cientos de miles de contagiados por este virus CoV-2, incluso sin diagnosticar por los test, pero sí por los síntomas en sus domicilios, yendo a verles sin los equipos de protección adecuados porque no disponíamos de ellos, y atendiendo las consultas en nuestros centros sin los equipos de protección necesarios; y es más, recibiendo amenazas de nuestros directivos advirtiéndonos de las consecuencias de no atender a nuestros pacientes aunque no dispusiéramos de los medios de protección adecuados (ahí están las cifras de sanitarios infectados: la mayor del mundo hasta el momento); estando continuamente pendientes de ellos, preguntándoles por su sintomatología, por si había agravamiento de su patología, por cómo se encontraban, indagando sobre los síntomas que nos preocupaban (la fiebre, la tos, la dificultad respiratoria, la diarrea, la pérdida de gusto y/o de olfato, el cansancio, el empeoramiento de sus síntomas iniciales…), y, sobre todo, dándoles ese apoyo diariamente por parte de una persona a la que conocían, a la que están cercanos, incluso varias veces al día, y es más, los sábados, domingos y festivos.
Todos nosotros estábamos pendientes de cada uno de ellos; cuando a las 8 de la mañana nos reuníamos en nuestros centros de salud, era para saber cuántos pacientes teníamos positivos, donde estaban, cuál era su gravedad, y hablábamos sobre todo de aquellos que estaban en las UCIS, y aunque no sé si todos éramos creyentes, estoy seguro de que todos nosotros teníamos un pensamiento “religioso” hacia ellos, poniendo todo nuestro apoyo hacia su recuperación.
Pero, curiosamente, todo nuestro trabajo, obviamente tendría que estar respaldado por el apoyo gubernamental. Que nos dotaría de todos los medios para protegernos de este virus, que ha demostrado que tiene con una gran contagiosidad. Es increíble, que un estado que presume de tener el mejor sistema de salud el mundo, seamos el país que más muertes tiene por esta pandemia, y que más contagiados tiene en nuestros sanitarios.
Les pregunto a nuestros políticos ¿Qué es lo que ha ocurrido?
Espero que algún día nos contesten, pero con motivo del Día de la Atención Primaria (12 de abril de 2020), me gustaría recalcar en la significación que ha tenido y que tiene la AP en nuestro sistema de salud; seguimos siendo los que resolvemos más del 90% de las situaciones de alteración de la salud de nuestros ciudadanos, incluso en esta pandemia, y también con un gran riesgo para nuestra salud, por la falta de medios, y el olvido al que nos tienen sometidos nuestros políticos, sean del color que sean. Es vergonzoso que nos obvien de esta manera, que hasta se permitan cerrar centros de salud de Atención Primaria, que nos obliguen a llevar las residencias de mayores (acaso ¿no sabían cuál era su situación anteriormente a esta crisis sanitaria?, (creo que existe una vicepresidencia de Asuntos Sociales y que asumió todas las competencias en el Estado de Alarma), a acudir obligatoriamente a atender a pacientes graves en hospitales de urgencia recién creados…
¿Valemos para todo? ¿Y entonces por qué no se nos reconoce?
Se han ido nuestros residentes, nuestras enfermeras, para atender a otros servicios, teniendo que asumir sus competencias en nuestros centros, dando a entender que nuestra labor era menos importante.
Recapacitemos, y entendamos que sin esta Atención Primaria, esta pandemia, no solo colapsaría nuestro sistema de salud, sería inviable con la supervivencia de nuestra población.
En fin, que en el Día de la Atención Primaria sigamos todos atendiendo a las recomendaciones de protección contra el virus COVID-19, y mantengamos la calma, confiando que nuestro sacrificio, es por toda la población, por nuestra familia, por nuestros amigos, por nuestros compañeros de trabajo, por nuestros vecinos, por toda España, y por todo el mundo.
También espero que nadie olvide nuestros desvelos a la atención de nuestros pacientes, de nuestros consejos, del confinamiento, que no jugaran con la salud de todos, de los aislamientos y seguimientos de nuestros pacientes que tenían síntomas, y a los que pedimos la realización de test diagnósticos, y los que no se los hacían, y esperábamos varios días (4- 5- 6- 7 días), hasta que su situación no daba para más y los remitíamos a urgencias, y al final una gran mayoría eran ingresados y todavía continúan; ¿ y el resto? todos esos pacientes con fiebre, tos, con pérdida de gusto/ olfato, con gran astenia, diarrea, cansancio, incluso con una cierta dificultad respiratoria? ¿Quién los atiende?
Obviamente la Atención Primaria, continúa estando al pie del cañón, donde siempre hemos estado, pero desgraciadamente se nos sigue ignorando, a pesar de la importancia capital que ha tenido y tiene en la gestión de esta crisis, desgraciadamente, sin los medios necesarios para protegerse de la contagiosidad de este virus protagonista de esta película de ciencia ficción que nuca pensaríamos fuese llegar a ser real en nuestras vidas.
Por ello, y ahora más que nunca, apoyemos y confiemos en la Atención Primaria de este gran país.
¡POR UNA ATENCION PRIMARIA MÁS FUERTE, QUE REFUERCE UN SISTEMA DE SALUD MAS SOSTENIBLE!
¡APOYANOS!
PIENSA EN TUS SANITARIOS DE TU CENTRO DE SALUD QUE SIEMPRE ESTAN AHÍ PARA ATENDERTE, PARA ESCUCHARTE.
¡SIEMPRE CERCA DE TI!
OS PIDO TAMBIEN RECONOCIMIENTO Y VUESTRO APOYO PARA LA ATENCIÓN PRIMARIA; SIN LA CUAL ESTARIAMOS REALMENTE HUÉRFANOS DE CUALQUIER SISTEMA DE SALUD
Lumbalgia
¿Cuáles son los principales consejos que hay que ofrecer a un paciente ante un episodio agudo de lumbalgia?
Lo primero dar información adecuada, tras una exploración y según las características del dolor, tranquilizar sobre el proceso. La mayoría de las lumbalgias mecánicas sin signos de irradiación remiten en una o dos semanas, son procesos benignos. Las lumbalgias potencialmente graves (cáncer, mieloma, infección, fractura reciente, traumatismos, compresión medular…) son solo el 2-3% de las lumbalgias y, las hernias discales sintomáticas, estenosis de canal sintomáticas o lumbalgias inflamatorias (espondilitis anquilosante…) constituyen el 7-18%. Por lo tanto, el 80% de las lumbalgias son inespecíficas, se deben a diversos factores, tanto personales como ambientales (laborales…) que podemos prevenir y tratar.
¿Cuándo consultar al médico para la prescripción de medicamentos o establecer un diagnóstico?
Depende de la intensidad del dolor o las características del paciente. En principio siempre que produzca deterioro importante de la capacidad funcional se debe acudir a consulta. Si los procesos de lumbalgia aguda se producen con frecuencia o si no remiten con medicación analgésica; y por supuesto siempre que se presenten signos de alarma como fiebre, pérdida de peso, irradiación, pérdida de fuerza, alteración de la sensibilidad y aquellas lumbalgias que persistan más de dos semanas.
¿Qué ejercicios están indicados en la prevención y el tratamiento de los episodios de lumbalgia?
El reposo solo debe mantenerse en la fase aguda 48-72 horas, los analgésicos se deben utilizar los primeros días. La mayor evidencia de alta calidad en la lumbalgia inespecífica mecánica la tiene el ejercicio aeróbico. Una revisión de Dahm K et al. Indicación de reposo versus indicación de mantenerse activo para el dolor lumbar agudo y la ciática. Cochrane Database of Systematic Reviews 2010 concluye que en la lumbalgia aguda el ejercicio mejora la funcionalidad y disminuye el dolor acortando el tiempo de discapacidad del paciente.
Yamato T et al. Cochrane Database of Systematic Reviews 2015 concluye que Pilates mejora la lumbalgia frente a una intervención mínima, con una evidencia de los ensayos clínicos revisados de baja a moderada calidad. El objetivo sería prevenir las recurrencias.
Escuelas de la espalda para el dolor lumbar inespecífico agudo y
subagudo. Cochrane Database of Systematic Reviews 2016 concluyen que no está claro si las escuelas de la espalda son efectivas para el dolor lumbar inespecífico agudo, subagudo o crónico porque sólo hay pruebas de muy baja calidad disponibles
No está claro si las escuelas de la espalda son efectivas para el dolor lumbar inespecífico agudo, subagudo o crónico porque sólo hay pruebas de muy baja calidad disponibles
Marin T et al. Rehabilitación biopsicosocial multidisciplinaria para el dolor lumbar subagudo. Cochrane Database of Systematic Reviews 2017 concluyen que el tratamiento multidisciplinar biopsicosocial ofrece mejores resultados que la atención habitual, pero no que las intervenciones clínicas breves con inclusión de educación y asesoría sobre el ejercicio.
- En resumen, las actividades deportivas o recreativas tienen efecto fisiológico positivo.
- El fortalecimiento de la musculatura del tronco e inferiores es uno de los objetivos prioritarios.
- Las estrategias de prescripción de actividad deben ser coherentes con las características de los pacientes y su entorno social.
¿Está indicado en algún caso el uso de fajas o de algún otro tipo de ayuda ortopédica?
Respecto a las ortesis o fajas, los estudios son de baja calidad y concluyen que no hay diferencias, por lo tanto, no se aconsejan en la lumbalgia aguda por el riesgo de atrofia muscular, Cochrane Database Syst Rev. 2008 Apr 16;(2):CD001823. doi: 10.1002/14651858.CD001823.pub3. van Duijvenbode IC1, Jellema P, van Poppel MN, van Tulder MW. Lumbar supports for prevention and treatment of low back pain.
Esquizofrenia
¿Qué capacidad tiene el médico de Familia de diagnosticar un trastorno mental, en general?
Su capacidad viene avalada por sus estudios en Psiquiatría durante su periodo de Licenciatura. Posteriormente, ya en su ejercicio profesional, el médico se hará plenamente consciente de la necesidad de su formación continuada en psiquiatría, al poder comprobar por si mismo la importancia de la enfermedad mental en su ejercicio profesional. Y si hasta entonces no hubiera sido consciente de esa importancia, poco tardará en descubrirla, en sus primeros pasos de su trabajo profesional. Precisamente, la Sociedad Española de Médicos Generales y de Familia (SEMG), fue consciente ya, desde 1991, de la importancia de la formación continuada en Psiquiatría para los médicos de Atención Primaria, al percibir esa necesidad sentida por ellos mismos, por lo que durante más de 14 años dio respuesta a esa necesidad con la realización de cursos de Habilidades en Salud Mental para Médicos Generales. Dichos cursos, de muy amplia difusión a nivel estatal, fueron muy demandados y tuvieron muy buena aceptación y éxito en su posterior evaluación, por lo que optaron y obtuvieron el premio EDIMSA a la Formación Médica Continuada, en su convocatoria de 1996. En ese sentido, la SEMG ha sido la sociedad científica pionera en responder a esa demanda de formación continuada en trastornos mentales por los médicos de Atención Primaria.
¿En qué medida realiza un seguimiento del estado del paciente y del tratamiento?
Los objetivos y la estrategia del médico de Atención Primaria en relación con la esquizofrenia podemos concretarlos fundamentalmente en dos: la detección precoz de casos, su inmediata derivación al especialista en Psiquiatría para su valoración y tratamiento; y el seguimiento del estado del paciente y de su adherencia a la terapéutica establecida. Su papel en ese aspecto es fundamental e irremplazable, tanto por su accesibilidad al y del paciente, como por su conocimiento del medio en el que éste desarrolla su vida cotidiana. Será precisamente el médico de Atención Primaria el apoyo fundamental con el que el especialista deberá contar para vigilar la evolución futura del paciente y establecer las medidas correctoras oportunas al caso.
¿Cómo es el perfil de paciente con esquizofrenia que llega a la consulta de Atención Primaria?
Cada paciente es un mundo y, como tal, no podemos establecer una tipología concreta. Pero con frecuencia, podríamos decir, que responden al perfil de un adolescente o adulto joven, para el que sus familiares más cercanos solicitan consulta por sus comportamientos extraños o extravagantes. Desafortunadamente, no es infrecuente que esa demanda de asistencia médica se produzca con un retraso a veces considerable, por la tendencia a la excesiva compresión del entorno del enfermo con su sintomatología que ellos suelen tildar como rarezas propias de los cambios de la adolescencia o primeras etapas de la edad adulta, sobre todo en aquellos casos en los que la sintomatología tiene una aparición lenta y escalonada. En otras ocasiones, lo abrupto y súbito de su aparición hace que se demande la opinión profesional de inmediato, incluso acudiendo a los servicios de urgencia de los centros de salud rural. Ese suele ser el caso del adulto joven que hace un brote esquizofrénico agudo en relación en no pocas ocasiones con la utilización de drogas. Son los casos típicos en los que el cannabis u otros, por ejemplo, hace de efecto gatillo para la aparición de un brote esquizofrénico en un paciente hasta entonces aparentemente normal.
¿Cuáles son las principales complicaciones del abordaje del paciente con esquizofrenia?
La sospecha del médico de Atención Primaria de estar ante un cuadro psicótico agudo impone la derivación al especialista en Psiquiatría, pues se ha de proceder a un diagnóstico diferencial amplio y detallado, que implica un estudio exhaustivo con la realización de pruebas complementarias que no están al alcance del médico general, y que habrán de descartar la organicidad del cuadro, su relación con el consumo de tóxicos y la existencia o no de situaciones estresantes previas al episodio. Por ello, habrá que pensar en una psicosis delirante aguda, un trastorno esquizofreniforme o el inicio de una esquizofrenia. En todo caso, el diagnóstico definitivo lo establecerá la evolución del cuadro clínico.
En líneas generales, ¿en qué consiste el tratamiento de la esquizofrenia?
En la fase aguda, los neurolépticos incisivos serán la piedra angular, acompañados o no de otro con efecto más sedante en caso de manifestarse con importante agitación y ansiedad.
Posteriormente, el tratamiento se irá ajustando en función de la evolución del cuadro clínico y, una vez lograda la estabilización, se acompañará de terapia psicoeducativa, que basa su utilidad en el modelo de vulnerabilidad, por lo que sus objetivos son precisamente el refuerzo de los factores protectores de las recaídas (como el conocer la enfermedad, la toma del tratamiento, el reconocimiento de los pródromos anunciadores de una nueva recaída, la mejora del clima emocional familiar, y el reforzar la autonomía), y la disminución de los factores de riesgo (abandono de la medicación, clima de alta emotividad familiar, sobreprotección excesiva, consumo de drogas y o alcohol).
En este tipo de terapia psicoeducativa han de participar el paciente y su familia y se recomienda su comienzo prácticamente desde que se realiza el diagnóstico.
A este tipo de terapia, se podrán añadir otras coadyuvantes, ocupacionales, de habilidades de comunicación, etc.
¿Por qué estos pacientes suelen tener tantos problemas de adherencia al tratamiento?
Probablemente está muy influenciada por la falta de conciencia de la enfermedad, sus altibajos delirantes, el ser un tratamiento con frecuencia a muy largo plazo…
¿Cómo es la relación entre Primaria y Atención Especializada en el abordaje del paciente con esquizofrenia?
En el caso de la esquizofrenia, el médico de Atención Primaria debe de ser un estrecho colaborador del psiquiatra y la comunicación entre ambos debe ser fluida y habitual. De hecho, la vigilancia de la adherencia terapéutica debe ser la normal, así como el ser el principal informante de la evolución del cuadro clínico, y de sus modificaciones terapéuticas asociadas a su evolución. Sin una estrecha colaboración entre ambos, las recaídas serán mucho más numerosas.
¿El médico de AP necesita una formación continuada más especializada para tratar al paciente con trastornos como la esquizofrenia?
Evidentemente si. Y se puede y debe conseguir por una estrecha colaboración entre psiquiatra y médico de AP.
¿Cómo es la relación del médico de Primaria con la familia del paciente con esquizofrenia?
Debe ser de una muy estrecha colaboración. Téngase en cuenta que además de la esquizofrenia, el paciente padecerá cualquier otro tipo de enfermedad como el resto de los mortales… una diabetes, por ejemplo, que deberá ser tratada por el MAP como con el resto de sus pacientes… pero cuyo curso clínico vendrá muy condicionado por la evolución de su patología psiquiátrica de base.
¿Qué consejos no farmacológicos se pueden ofrecer a los pacientes y sus cuidadores?
La terapia psicoeducativa será su piedra angular, como ya ha quedado dicho, a la que en función de la evolución del cuadro clínico se podrán añadir otras coadyuvantes, siempre bajo el consejo y la dirección del psiquiatra.
Cualquier comentario o idea que quiera aportar en relación con el abordaje del paciente con esquizofrenia.
El trastorno esquizofrénico ya es, en sí mismo, un proceso muy complejo y su evolución problemática a medio y largo plazo. Y a veces de muy difícil control. Cada día es más frecuente la patología dual, que si bien hace unas décadas era la excepción, hoy día, con frecuencia es la regla, tema del que habrá que estar siempre pendiente y vigilante, también desde la Atención Primaria.
Inhaladores
¿Cuáles son, a grandes rasgos, los medicamentos que se tienen que administrar con inhaladores? ¿Por qué no se puede utilizar otra vía de administración
¿Para qué enfermedades?
Hay dos tipos fundamentales de medicamentos que se administran mediante inhaladores. Los broncodilatadores que, como su nombre indica, consiguen que las vías aéreas estrechadas por la enfermedad se dilaten; y los corticoides que logran disminuir la inflamación de las vías aéreas, logrando también su dilatación.
Los broncodilatadores son los fármacos más importantes para el tratamiento de la enfermedad pulmonar obstructiva crónica (EPOC), enfermedad casi siempre causada por el tabaco, y los corticoides inhalados tiene su principal indicación en el tratamiento del asma. Aunque cuando ambas enfermedades están más evolucionadas se puede añadir un corticoide inhalado al broncodilatador en los EPOC, o se puede añadir un broncodilatador a los corticoides en el tratamiento del asma. En las crisis, ataques o agudizaciones del asma y del EPOC tienen un papel destacado los llamados broncodilatadores de corta duración, son de inicio rápido, pero con pocas horas de duración.
Aunque algunos también se pueden administrar por otras vías (jarabes o inyectables) la gran ventaja de la administración en inhalador es que logramos que el fármaco llegue al sitio donde tiene que actuar, los pulmones, con lo que se evita un gran número de efectos secundarios.
¿Cuáles son los errores más frecuentes en el uso de inhaladores?
Aunque hay diferentes errores en función del tipo de inhalador hay dos comunes a todos y muy importantes, el no vaciar los pulmones antes de aplicarlo, mediante una exhalación intensa (si queremos "llenar" los pulmones con el fármaco, antes habrá que vaciarlos) y no retener la respiración, entre 6 y 10 segundos, después de utilizarlo para dar tiempo a que el fármaco se deposite en las vías aéreas.
¿Por qué resulta tan difícil realizar bien la técnica inhalatoria?
Obviamente es más difícil que tragar un comprimido y cada dispositivo, además de las maniobras comunes, exhalación previa y mantener la respiración al final, requiere aprender una serie de pasos y manipulaciones que no todos los pacientes pueden realizar bien. De todas formas, como hay muchos dispositivos, hay que tratar de que cada persona utilice el que le sea más fácil. A todo esto se añade que se utilizan en enfermos que pueden tener la respiración muy disminuida y, por tanto, les resulta más difícil inspirar el fármaco.
¿Cuáles son los dispositivos más habituales? ¿Hay diferencias entre los que se usan en asma y en EPOC?
Los más habituales son los llamados cartuchos presurizados, el fármaco disuelto en un líquido en el interior del cartucho sale en forma de aerosol cuando se pulsa el dispositivo, en general precisan agitarse ante de usarlos, y los de polvo seco, el fármaco está en forma de polvo, bien sea dentro del dispositivo o en una cápsula que hay que introducirla en el dispositivo.
Cada uno de estos sistemas también tiene sus errores más frecuentes: en los de polvo seco, no hacer la inspiración profunda y enérgica, y en los cartuchos presurizados el no realizar bien la coordinación entre inhalación y la pulsación del dispositivo, la pulsación debe ser inmediatamente posterior al inicio de la maniobra inspiratoria que será lenta y constante.
También hay otros tipos de dispositivos, con menos tipos de fármacos, como son los llamados
inhaladores de nube de vapor suave, y recientemente se ha comercializado un nuevo tipo incluido en el grupo de inhaladores activados por la inspiración.
¿Qué innovaciones se han introducido últimamente? ¿En qué medida facilitan la correcta adherencia al tratamiento?
Lo más nuevo, de muy reciente aparición, es un dispositivo del grupo de inhaladores activados por la inspiración que siendo un cartucho presurizado evita el problema de la coordinación entre pulsación e inspiración, ya que solo se activa cuando el paciente inspira y esto se consigue con muy poca capacidad inspiratoria. En los últimos años han salido al mercado muchos dispositivos cada vez más fáciles de utilizar y que solo hay que usar una o dos veces al día, facilitando la adherencia al tratamiento.
¿Qué diferencia hay entre polvo seco y aerosol? ¿Qué motiva la elección de una u otra modalidad? ¿Alguno de ellos es, a priori, más fácil de usar bien?
Ya se ha comentado las principales diferencias entre los dispositivos de polvo seco y los aerosoles en cartucho presurizado. En cuanto a la elección, y de manera muy general, los presurizados se pueden utilizar en todo tipo de pacientes independientemente de la capacidad de inspirar, mientras que los de polvo seco, cuando el enfermo está muy afectado y apenas puede inspirar, no son los más adecuados. Por el contrario, y a priori, los de polvo seco son más fáciles de usar bien porque es el paciente el que activa la salida del fármaco cuando inspira, evitando la necesidad de coordinación de inspiración-pulsación de los presurizados.
¿Cuándo se recomienda el uso de cámara de inhalación? ¿Y de mascarilla?
De manera general, todos los presurizados hacen más efecto, se consigue mas depósito de fármaco en los pulmones, cuando se utilizan con cámara de inhalación. Una buena práctica sería el utilizar siempre la cámara con los presurizados cuando el paciente está en su domicilio.
Siempre es muy recomendable usarla para aplicar los broncodilatadores de corta duración en las crisis o ataques de asma y en las agudizaciones de EPOC. Con la mascarilla, que conocemos como aerosolterapia, se consigue que el fármaco llegue a los pulmones respirando sin tener que hacer esfuerzo y, por tanto, está indicada en crisis graves o pacientes o muy debilitados, en los que la capacidad de inspirar está tan disminuida que el enfermo no puede ni siquiera utilizar una cámara de inhalación.
¿Existe alguna forma de que el paciente sepa si ha tomado correctamente su dosis?
Según como sea el inhalador, el paciente puede saber que el fármaco ha salido del dispositivo, nota el impacto del aerosol, el sabor del polvo seco, en otros ve que la cápsula ha quedado vacía, o que en el contador de dosis ha disminuido, pero eso no quiere decir que ha llegado correctamente a los pulmones si ha cometido alguno de los errores descritos.
Recientemente se ha aprobado por la FDA, la agencia del Gobierno de los Estados Unidos responsable de la regulación de medicamentos, el primer inhalador con un sensor incorporado que se conecta a una aplicación del teléfono móvil que puede supervisar el uso, así como la fuerza de la inhalación del usuario. Aún no se ha comercializado en España, pero estos sistemas serán de gran ayuda para saber si se ha tomado la dosis correctamente.
¿A quién puede recurrir el paciente para aclarar sus dudas?
Quien prescribe el fármaco, su médico de familia, neumólogo, alergólogo o internista debe responsabilizarse de adiestrar al paciente en la utilización del dispositivo, bien personalmente o en colaboración con el personal de enfermería del equipo correspondiente. También es muy interesante la función para educar en el manejo de los inhaladores que pueden desempeñar los farmacéuticos en las oficinas de farmacia.
¿Cuáles son las consecuencias más graves del mal uso de los inhaladores?
Son las derivadas de que la medicación no llegue en la cantidad deseada al lugar apropiado y, por tanto, no se obtenga el efecto para el que está diseñado el fármaco y el inhalador, que es controlar el asma o la EPOC. Sabemos que los pacientes que utilizan mal los dispositivos o menos veces de las indicadas, tienen más crisis o agudizaciones, sufren más hospitalizaciones y tienen peor pronóstico y calidad de vida.
Salud de la mujer
¿Qué especificidades tiene la salud de la mujer?
Podríamos hablar de las especificidades de la mujer desde diferentes aspectos, comenzando por la propia anatomofisiología que la hace diferente, las características evolutivas a lo largo de su historia vital desde la edad fértil, hasta la menopausia/climaterio y el envejecimiento, con una patología asociada a estos periodos y con las actividades preventivas en la que podemos actuar, desde la prevención del cáncer de cérvix, cáncer de mama, seguimiento de embarazo sin riesgo, anticoncepción, patología del suelo pélvico, tratamiento de la sintomatología en el síndrome climatérico, alteraciones sexuales y afectivas, etc., como apartados más destacables entre otros muchos.
En la sociedad actual, la mujer asume diferentes roles, aún no suficientemente compartidos por los hombres, su papel de madre y trabajadora, las dificultades de la conciliación familiar y laboral, crean estados patológicos propios consecuencia de esta brecha social que aun persiste.
Su papel como víctima más vulnerable en la violencia de género, hace que dediquemos esfuerzos a identificar y tratar de forma precoz esta lacra que afecta a la sociedad actual y en la que todo esfuerzo que se realice siempre es bienvenido.
Numerosos estudios hablan de que el trato desde el punto de vista médico hacia la mujer es el algunos aspectos discriminatorios, en facetas como el tratamiento del dolor o de los problemas emocionales como ejemplos más estudiados. Este aspecto es muy importante para nosotros con el objetivo de eliminar tratos diferenciados que puedan perjudicar a la mujer.
¿Es la mujer diferente como paciente en general?
Si lo consideramos desde un aspecto general, diríamos que no. Pero si pormenorizamos tenemos que decir que sí, es más cumplidora de los tratamientos, acude a las revisiones con la periodicidad indicada en cumplimiento de las pautas que se le indican. Las actividades preventivas especificas forman parte de su rutina de salud con mucha mas frecuencia que en el caso de los hombres. Si existe un momento en la vida de algunas mujeres que marca un antes y un después en el cuidado de su salud, y es cuando por la evolución de su vida, sus hijos dejan de ser su principal preocupación y comienza a preocuparse por aspectos de su salud que hasta entonces no ocupaban el primer plano de sus prioridades, sobre todo le interesan aquellas patologías relacionadas con su estilo de vida.
Respecto a la información en salud, considero que no existen diferencias ya que las nuevas tecnologías permiten con gran facilidad el acceso a información y en esto no hay diferencias destacables. Lógicamente si existen diferencias de acceso a la información según franjas etáreas, a menor edad más accesibilidad a las tecnologías.
¿Cuáles son las patologías de mayor incidencia en la mujer joven adulta que llegan a la consulta de primaria?, ¿cuáles se derivan a la hospitalaria?
Las patologías específicas o motivos de consulta con mayor incidencia en la mujer joven adulta son la relacionadas con patología infecciosa (vaginal o urinaria), migrañas, patología venosa, diabetes, celiaquía, alergias, anticoncepción, problemas relacionados con embarazo y puerperio, la lactancia, desde su consejo hasta su seguimiento y resolución de problemas, es cada vez mas frecuente, un motivo de consulta en atención primaria compartido con otros profesionales. Algunas de estas patologías (diabetes, migraña, celiaquía, patología venosa) son mas frecuentes en la mujer que en el hombre.
En edades más avanzadas, la patología osteoarticular y, en la postmenopausia, la osteoporosis se convierten en uno de los motivos de consulta mas habituales.
Los trastornos psicológicos también son unas patologías prevalentes. Las mujeres sufren con mayor frecuencia problemas de ansiedad, fobias y alteraciones de la conducta alimentaria (en este caso el 90% son mujeres); el insomnio también es más común en la mujer, a veces formando parte de las patologías descritas y otras, consecuencia de los cambios hormonales de la menopausia.
La mayoría de estas patologías se resuelven y se realiza su seguimiento desde el ámbito de la AP, dejando la derivación al segundo nivel hospitalario, aquellos procesos de evolución tórpida o con progresivo empeoramiento.
¿Se hace desde primaria seguimiento en algún tipo de cáncer en mujeres?
Desde luego que sí y de una forma muy activa, no sólo el seguimiento, también el diagnóstico y sobre todo la prevención.
La implantación de programas de prevención de cáncer de cérvix en los centros de atención primaria, realizando estudios citológicos en los centros de salud, ha supuesto un gran avance, en el acceso a estas pruebas ya que es más accesibles en AP y en el incremento del número de las mismas.
Desde los centros de salud se realizan desde hace años las citologías de cérvix para su estudio, tanto anatomopatológico, como microbiológico, para diagnosticar alteraciones citopatológicas e incluso de los serotipos de VPH (Virus de Papiloma Humano) en caso de infección. Su sencilla técnica de realización y la conservación de las muestras en medio líquido, lo que permiten su estudio diferido en el tiempo, hacen de esta medida un importante logro para la AP y sobre todo un avance y extensión de la prevención del cáncer de cérvix. Esto conlleva a su vez la posibilidad de implantar programas preventivos en poblaciones de riesgo, a través de la información sobre prevención y sobre inmunización con la vacunación contra VPH.
Desde la SEMG intentamos concienciar a las autoridades sanitarias para que se haga un esfuerzo y se amplíe la financiación de esta vacuna contra el VPH (hasta ahora solo financiada para niñas preadolescentes) también para las mujeres que han sufrido una conización consecuencia una lesión cervical, independientemente del grado de lesión. Así mismo, solicitamos que también se valore y se incluya esta vacuna a los varones preadolescentes.
Respecto a otro tipo de cánceres, como el de mama, la implantación paulatina de la Ecografía en AP, permite estudiar lesiones en estadios precoces y valorar signos de alarma en las mismas para poder tranquilizar o derivar a nivel hospitalario de forma precoz si es necesario. En este apartado y también gracias al uso de la ecografía incluimos la detección del Ca de tiroides que es más frecuente en las mujeres que en los hombres.
¿Y de otras patologías como diabetes, HTA, colesterol, osteoporosis, patologías tiroideas?
Estas patologías no se incluyen dentro de los grupos de trabajo de la mujer de una forma específica y diferenciada, ya que la única particularidad que presentan algunas de ellas es una mayor incidencia tal como hemos citado previamente.
Cada una de estas enfermedades tienen sus grupos de trabajo, donde se estudia la patología en sí misma. Lógicamente cada grupo de estudio tiene presente el factor de la mayor incidencia y de esta forma prestar especial atención.
Y en la mujer mayor, ¿hay acciones específicas de prevención para este grupo de población frente a ictus?
Si la hay, pero no ya dentro del grupo de la mujer, estas acciones las desarrolla cada grupo específico, algunas de las patologías citadas incrementan su frecuencia a partir de un momento determinado en la vida de la mujer, como es la menopausia entre ellas la diabetes, o los trastornos cardiovasculares que se incrementan a partir de la menopausia, se tardan más en diagnosticar y suelen ser más graves. La edad es un factor de riesgo en la mujer para padecer Alzheimer, por el hecho de vivir mas años, pero también existe una predisposición genética que puede llegar hasta incrementar 4 veces la posibilidad de padecerla en las mujeres que tienen el gen ApoE4. Por tanto y ante estas evidencias se incrementa el esfuerzo preventivo en la mujer.
Abordaje de la sensibilización central
¿Cuáles son las principales novedades en el ámbito de la sensibilización central?
Podríamos destacar los trabajos sobre escalas para diagnosticar la sensibilización central. Las actividades que organiza la SEMG, como el Foro anual de Dolor, tienen como objetivo promover entre los asistentes el conocimiento de la sensibilización central, sus mecanismos neurofisiológicos, la identificación de pacientes afectados y su tratamiento. Y más teniendo en cuenta de que se trata de un cuadro clínico todavía poco conocido entre los médicos de Atención Primaria (AP).
¿Qué mecanismos tiene el médico de Primaria para diagnosticar la sensibilización central?
Intentamos transmitir unos síntomas básicos que hagan pensar al médico de Atención Primaria en la sensibilización central: dolor moderado-intenso (EVA > 5/10) de más de 3 meses de evolución, hiperalgesia y/o alodinia, síntomas alejados de la lesión inicial, y afectación del estado de ánimo (alteraciones del ciclo del sueño, astenia, apatía, bajo síntomas depresivos, ansiedad, sono y fotofobia…)
¿Cómo es el dolor de los pacientes diagnosticados con sensibilización central?
Es un dolor de componente mixto y, como tal, debe ser tratado recurriendo no solo a fármacos analgésicos si no también asociando fármacos coadyuvantes que permitan actuar en distintos lugares de las vías nerviosas del dolor. Insistimos en emplear la terapia multimodal en los pacientes que padecen sensibilización central al dolor.
¿Qué formación debe tener el médico de Primaria para reconocer la sensibilización central?
Primero, pensar en ella. Luego, debe conocer la neurofisiopatología básica que le permita comprender qué neurotransmisores, receptores y vías nerviosas intervienen en su desarrollo, y qué síntomas se manifiestan teniendo en cuenta lo anterior. Así mismo, unas nociones básicas de farmacología de cómo actúan los distintos fármacos. Conjuntando lo anterior, nos permite elegir el fármaco más adecuado según las manifestaciones clínicas de la sensibilización central.
Todo lo anterior explicado de una manera sencilla y amena, y que sea de utilidad inmediata al día siguiente al incorporarse el médico de AP a su consulta diaria, objetivo básico de las actividades formativas de la SEMG.
Según la OMS “el 95% de los síndromes dolorosos, de cualquier etiología, son perfectamente tratables con la adecuada utilización terapéutica farmacológica conservadora”. Podríamos extrapolar esta afirmación a que el 95% de los síndromes dolorosos serían tratables en AP y solo un 5% deberían ser derivados al segundo nivel asistencial para recibir tratamiento intervencionista o fármacos específicos.
En cuanto al tratamiento, ¿cómo se aborda al paciente con este trastorno?
Conociendo las nociones básicas de los mecanismos neurofisiopatológicos, podremos elegir no solo fármacos analgésicos puros, si no asociar fármacos que ayuden a restaurar las vías descendentes del dolor o que actúen sobre los mecanismos de transmisión del dolor. Insistimos en el tratamiento multimodal de la sensibilización central, tanto asociando fármacos como el empleo de fármacos que, ya de por sí, actúan por dos mecanismos.
Otro de los pilares es el cambiar el concepto de la “Escalera analgésica de la OMS” por el de “ascensor analgésico” que permite una inmediatez en la respuesta al tratamiento del dolor. Planteamos a los asistentes la pregunta de si ellos padeciesen un dolor moderado-severo aceptarían estar durante semanas recibiendo analgesia no adecuada para ese dolor sabiendo que el tratamiento de un dolor severo (EVA > 7/10) son los opioides potentes.
Es esencial el establecer mecanismos de relación resolutivos y de inmediatez para dar solución a los pacientes con dolor cuyas alternativas de tratamiento se han agotado en AP, dado que el dolor no tiene lista de espera.
¿Cómo es el seguimiento del paciente con sensibilización central desde la consulta de Primaria?
El dolor de sensibilización central es un dolor moderado-severo. Su tratamiento analgésico de base debería ser con opioides. Existen controversias en el uso de opioides en el tratamiento del Dolor Crónico No Oncológico y en el Foro de Dolor de la SEMG se insistió en que “el tratamiento con opioides no es para toda la vida…, en principio”.
En el “ascensor analgésico” se sube, pero también se baja. Insistimos en el control periódico de paciente a tratamiento con opioides y una vez controlado el dolor, reevaluar al paciente cada 12-16 semanas y comenzar la reducción de dosis hasta alcanzar la dosis mínima eficaz o incluso retirarla. La Ley española de renovación de prescripciones de opioides sometidos a control, facilita estas revisiones ya que solo permite la prescripción por 3 meses (12 semanas), momento en el cual se debe aprovechar para reevaluar al paciente. Nos sorprendería el porcentaje elevado de pacientes que mantendrán el control del nivel de dolor, una vez retirados los opioides, solo con fármacos coadyuvantes que restauran y mantienen el equilibrio de las vías del dolor.
FIBROMIALGIA: DEFINICIÓN E IDEAS ERRÓNEAS
¿Qué es la Fibromialgia?
Una alteración crónica caracterizada por la presencia de dolor generalizado, persistente y dolor a la presión y palpación en unas localizaciones anatómicas definidas. Está clasificada como reumatismo no articular. Está identificada como entidad desde 1904.
Considerada como enfermedad por la OMS.
Causa desconocida.
Caracterizada por dolor crónico generalizado, persistente durante más de tres meses y que el paciente localiza en su aparato locomotor. Además, existen una serie de puntos que presentan dolor excesivo para la maniobra exploratoria que efectuemos.
Además del dolor, presentan otros síntomas como: fatiga, parestesias en las extremidades, depresión, ansiedad, dolores de cabeza, rigidez articular, alteraciones del sueño y sensación de tumefacción en las manos, e incluso sintomatología intestinal.
¿Cuál es su prevalencia?
La fibromialgia afecta como promedio a un 2,10% de la población mundial; al 2,31% de la europea; al 2,40% en la población española (1117.368 afectados) y tiene un coste aproximado de 11.629 €/paciente
Supone una dolorosa pérdida de la calidad de vida de las personas que la padecen y los costes económicos son enormes: en el caso español se han estimado en más de 12.993 millones de euros anuales.
Según el estudio EPISER, se estima que la prevalencia en España es del 2,45%, siendo más frecuente en las mujeres (20:1) (4,2%) y menos en los varones (0,2%), siendo mayor su prevalencia en las edades medias de la vida. Se considera la causa más frecuente de dolor musculoesquelético crónico difuso y provoca muchas bajas laborales.
Representa del 5 al 8 por ciento de las consultas de Atención Primaria y entre el 10 y el 20 por ciento de las consultas de Reumatología
¿Está aumentando?
Parece que efectivamente está aumentando su diagnóstico. Estudios realizados en la Comunidad Valenciana estiman que la FM en la CV crece a un ritmo de 27.196 casos nuevos al año, con una tasa de incidencia de 5,4 nuevos casos por cada mil habitantes y año. La media de edad entre los pacientes con FM es de 54,04 años (IC 95%: 53,70-54,39), afectando especialmente a las mujeres entre 51 y 60 años.
¿Qué se sabe sobre sus causas?
Se han descrito agentes desencadenantes que no causan la enfermedad, sino que la desencadenan en las personas que ya tienen una predisposición previa para padecer una serie de alteraciones en su sistema de regulación del estrés y del dolor; situaciones de estrés prolongado, traumatismos, cirugía, etc.
Se piensa que se produce por alteraciones de los neurotransmisores del sistema nervioso, que son las sustancias encargadas de comunicarse las neuronas; al haber un desequilibrio en estas sustancias se producen una serie de alteraciones que pueden explicar las diversas manifestaciones clínicas de esta enfermedad:
- La deficiencia de serotonina/norepinefrina provocarán la sintomatología ansiosodepresiva.
- La alteración de las vías de modulación del dolor producirá el dolor generalizado.
- El exceso de estimulación del sistema nervioso autónomo provocará los dolores de cabeza, sintomatología intestinal, mareos, etc.
En estos pacientes, se perciben mal los estímulos sensoriales, y así notan dolor cuando notan estímulos como calor, presión, electricidad…
La base genética de la enfermedad parece incuestionable, con una evidente agregación familiar, existiendo indicios de la mayor frecuencia de algunos fenotipos genéticos como el caso de los genes que regulan la expresión de la enzima catecol-o-metil-transferasa o de la proteína transportadora de serotonina. Se ha prestado atención especial a la comorbilidad de procesos psicopatológicos, fundamentalmente depresión y ansiedad, y la localización de posibles mecanismos subyacentes a ambos trastornos. La predisposición de algunos grupos de población puede derivar en el desencadenamiento de la FM después de algún acontecimiento traumático y es conocida la correlación entre los antecedentes de maltrato en la infancia y el desarrollo posterior de FM.
Se ha estudiado la posibilidad de alteraciones en el eje hipotálamo-hipofisario-adrenal; la disfunción del sistema nervioso autónomo; la presencia de procesos inflamatorios autoinmunitarios; desequilibrios en la neuromodulación del sistema nervioso central; mayores concentraciones de sustancia P en el líquido cefalorraquídeo; alteraciones en la concentración, precursores o metabolitos de otros sistemas de neurotransmisión: serotoninérgico, noradrenérgico, de la encefalina o del ácido gamma-aminobutírico.
Parece evidente que encontramos una disfunción del sistema nociceptivo, en dos sentidos fundamentales: disfunción en el procesamiento del dolor que deriva en una hiperexcitabilidad central en la transmisión del dolor y un disminuido umbral de dolor (hiperalgesia y alodinia); y disfunción en las respuestas adaptativas fisiológicas de carácter inhibitorio que el sistema nociceptivo debería utilizar eficazmente en la reducción del dolor después de desaparecer la amenaza. Todo parece indicar que los pacientes con FM mantienen un estado anormal y persistente de sensibilización central en el sistema nociceptivo. La hiperexcitabilidad central puede estar provocada por la elevación presente en los pacientes con FM de los niveles de concentración de sustancias excitatorias como el glutamato, la sustancia P y el factor de crecimiento neuronal. Este incremento se ha observado en el LCR y en la ínsula, la amígdala y la corteza cingular, estructuras, por cierto, que presentan alteraciones volumétricas en pacientes con FM. Por otro lado, la disfunción en los procesos de amortiguación del dolor una vez finalizada la amenaza mediante respuestas inhibitorias descendentes, parece referir una disminución de la respuesta serotoninérgica y noradrenérgica que también ha sido comprobada en LCR.
Avances en investigación. Marcadores
Actualmente, no existe ninguna prueba de imagen o de laboratorio que nos sirva para diagnosticar la FM, pero hay abiertas varias líneas de investigación
Uso de huellas dactilares metabólicas, encontrándose una serie de patrones metabólicos claros y reproducibles en los pacientes con FM, que podrían servir para profundizar en su estudio y hallar unos tratamientos dirigidos
Otros estudios postulan como marcadores objetivos de diagnóstico en la fibromialgia: sumación temporal del dolor, flujo sanguíneo cerebral, variabilidad de la tasa cardíaca y parámetros del sueño
Los pacientes con fibromialgia muestran una mayor complejidad en la señal de velocidad de flujo sanguíneo, así como una distribución diferente en la densidad espectral de potencia. Además, han observado correlaciones de estos parámetros con los niveles de dolor clínico, ansiedad y depresión medidos por cuestionarios.
Los autores explican que “este tipo de resultados son interesantes para entender el funcionamiento cerebral de los pacientes con fibromialgia, así como su posible relación con la sintomatología psicológica y emocional que suelen mostrar estos pacientes. Además, es especialmente relevante a la hora de plantear estrategias de intervención psicológica eficaces”.
“Las alteraciones observadas podrían reflejar, entre otros aspectos, diferencias en actividad vasomotora periférica, en la respuesta nerviosa vegetativa o en la autorregulación cerebral. Un mejor conocimiento de las bases cerebrales del dolor puede ayudar en un futuro a diseñar tratamientos que permitan a los pacientes gestionar mejor el dolor crónico”, apuntan los científicos.
Otro trabajo constata que existen diferencias moleculares y una baja proporción de determinadas bacterias en el microbioma intestinal en pacientes de fibromialgia. Actualmente, no está claro si los cambios en las bacterias intestinales observados en pacientes con fibromialgia son simplemente marcadores de la enfermedad o si desempeñan un papel en su causa.
CIC bioGUNE en colaboración con el Hospital Universitario de Donostia, han desarrollado un estudio que ha identificado una lista de potenciales biomarcadores para el diagnóstico de la fibromialgia. El estudio, publicado en la revista eBiomedicine (del grupo The Lancet) refuerza la idea de que la fibromialgia es una enfermedad real, en la que existen diferencias a nivel molecular que pueden ayudar a explicarla y que pueden servir como punto de partida para encontrar posibles terapias.
¿Por qué es tan importante el tratamiento psicológico?
El dolor persistente afecta al estado anímico, desarrollando síntomas ansioso depresivos, que llegan a trastornar las relaciones familiares, sociales y laborales. Esta persistencia de los síntomas reducen la autoestima, hace que los pacientes pierdan la capacidad de concentración y existe pérdida de interés.
Por ello es muy importante este apoyo psicológico para enseñar al paciente como afrontar correctamente su enfermedad, con una terapia cognitivo-conductual que va a mejorar la depresión, la calidad de vida, e incluso el dolor
Ideas erróneas sobre la FM
1.- La FM no es una enfermedad real.
Falso. Es una enfermedad que provoca dolor y fatiga generalizadas, con una elevada prevalencia, y que afecta de una manera muy importante a la calidad de vida de quien la padece.
Está considerada como enfermedad por la OMS desde 1992, y todos los 12 de mayo se celebra el Día Mundial de la Fibromialgia.
2.- Se trata de un trastorno psicológico o psiquiátrico.
Falso. Es una enfermedad producida por una alteración de los neurotransmisores del sistema nervioso, que van a provocar una serie de manifestaciones clínicas: dolor generalizado, síntomas de ansiedad y depresión, intestino irritable, trastornos del sueño, rigidez articular y que además perciben dolor con estímulos no dolorosos, y mayor dolor de lo normal con estímulos dolorosos.
3.-Hay una dieta específica para la FM
Falso. No existe ninguna evidencia de que algunos alimentos o aditivos empeoren los síntomas.
Lo que sí es cierto, es que las personas con sobrepeso, el adelgazar puede ayudarlas a disminuir la sintomatología, por ello es necesario seguir una dieta equilibrada y evitar tóxicos como tabaco o alcohol.
4.- La hipnosis y la meditación ayudan a combatir los síntomas de esta enfermedad.
Falso. La terapia cognitiva-conductual y el ejercicio aeróbico moderado son los únicos tratamientos no farmacológicos que han mostrado su eficacia para mejorar la sintomatología.
Es totalmente necesario diagnosticar la enfermedad, y explicársela correctamente a los pacientes, para que la puedan afrontar correctamente.
Existe algún estudio que utiliza las terapias de meditación en movimiento (Qigong, yoga, taichí) y reducción del estrés basado en el mindfulness aunque con poca fuerza de recomendación, y otros utilizando la hipnosis, pero no han demostrado su eficacia.
5.- Es una enfermedad que no tiene tratamiento.
Falso. El primer paso es hacer un correcto diagnóstico; después explicarle al paciente que es esta enfermedad, e implicarle en el abordaje de su patología con una serie de pautas vitales positivas, el ejercicio y la medicación.
Dentro de este apartado, se utilizan fármacos antidepresivos, algunos anticonvulsivantes, y analgésicos, para ayudar a mejorar el sueño, combatir la fatiga y la depresión, los espasmos musculares, y el dolor. Además, ejercicio físico aeróbico de forma gradual, y terapias psicológicas para enseñarle a afrontar su enfermedad. Es una enfermedad crónica, existiendo fluctuaciones en sus síntomas, es decir que puede mejorar o empeorar sucesivamente a lo largo del tiempo.
6.- Afecta solo a mujeres y personas mayores.
Falso. Afecta a hombres y mujeres, aunque es mucho más frecuente en las mujeres (20:1). Afecta al 2,4% de la población. Es más frecuente en las etapas medias de la vida (40-50 años), aunque puede presentarse a cualquier edad, incluso en niños y adolescentes. La edad media de aparición de los síntomas se encuentra entre los 34-53 años.
La mayoría de los pacientes soportan los síntomas durante muchos años, antes de ser correctamente diagnosticados, y el inicio de la enfermedad suele pasar desapercibido.
7.- Es una enfermedad autoinmune.
Falso. No lo es. Pertenece a los trastornos de sensibilización central, y por ello presenta alteraciones emocionales y sensitivas
8.- No tiene buen pronóstico
No comporta un riesgo vital, pero es una enfermedad crónica, manteniéndose a lo largo de la vida de quien la padece.
Existen cambios en su sintomatología, pudiendo mejorar o empeorar.
El pronóstico va a depender en gran medida del tratamiento, especialmente del no farmacológico.
9.- Los afectados no pueden hacer ejercicio físico.
Falso. Uno de los apartados del tratamiento es precisamente el pautar ejercicio aeróbico, de una manera progresiva, gradual y constante. (natación, baile, paseos, caminar, bicicleta, ejercicios en agua caliente).