MENÚ

 SEMG
Sociedad Española de Médicos Generales y de Familia
SEMG
Sociedad Española de Médicos Generales y de Familia
SEMG
Copia de Caso Clínico Nº2. Derrame Periocárdico, Derrame Pleural y dilatación de cavidades derechas, aproximación ecográfica desde la consulta de Atención Primaria - Residentes
Foo, Keith, Devesa M, Solla, J.Vazquez, A
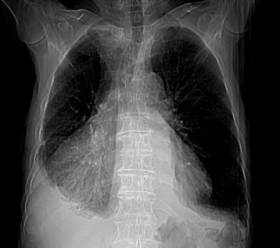
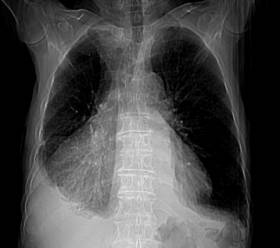
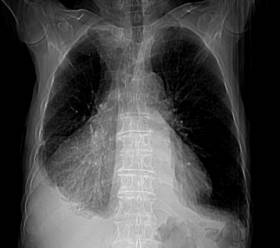
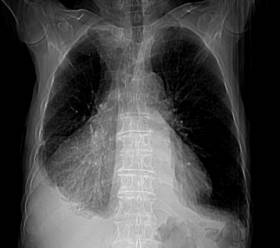
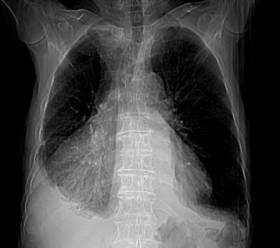
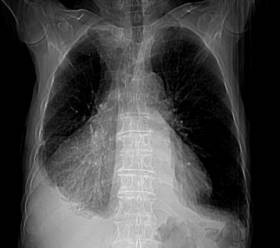
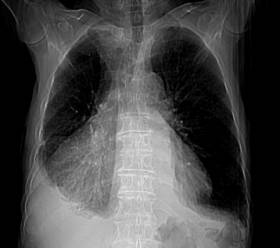
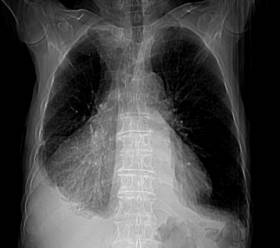
Varón de 80 años de edad, quien acude a consulta de atención primaria por presentar disnea de medianos a pequeños esfuerzos llegando hasta la ortopnea de una semana de evolución. No otra sintomatología asociada.
Caso Clínico Nº2. Derrame Periocárdico, Derrame Pleural y dilatación de cavidades derechas, aproximación ecográfica desde la consulta de Atención Primaria - Ginecología y Obstétrica
Foo, Keith, Devesa M, Solla, J.Vazquez, A
Varón de 80 años de edad, quien acude a consulta de atención primaria por presentar disnea de medianos a pequeños esfuerzos llegando hasta la ortopnea de una semana de evolución. No otra sintomatología asociada.
Caso Clínico Nº2. Derrame Periocárdico, Derrame Pleural y dilatación de cavidades derechas, aproximación ecográfica desde la consulta de Atención Primaria - Músculo Esquelética
Foo, Keith, Devesa M, Solla, J.Vazquez, A
Varón de 80 años de edad, quien acude a consulta de atención primaria por presentar disnea de medianos a pequeños esfuerzos llegando hasta la ortopnea de una semana de evolución. No otra sintomatología asociada.
Caso Clínico Nº2. Derrame Periocárdico, Derrame Pleural y dilatación de cavidades derechas, aproximación ecográfica desde la consulta de Atención Primaria - Urología
Foo, Keith, Devesa M, Solla, J.Vazquez, A
Varón de 80 años de edad, quien acude a consulta de atención primaria por presentar disnea de medianos a pequeños esfuerzos llegando hasta la ortopnea de una semana de evolución. No otra sintomatología asociada.
Caso Clínico Nº2. Derrame Periocárdico, Derrame Pleural y dilatación de cavidades derechas, aproximación ecográfica desde la consulta de Atención Primaria - Mama
Foo, Keith, Devesa M, Solla, J.Vazquez, A
Varón de 80 años de edad, quien acude a consulta de atención primaria por presentar disnea de medianos a pequeños esfuerzos llegando hasta la ortopnea de una semana de evolución. No otra sintomatología asociada.
Caso Clínico Nº2. Derrame Periocárdico, Derrame Pleural y dilatación de cavidades derechas, aproximación ecográfica desde la consulta de Atención Primaria - Cardiovascular
Foo, Keith, Devesa M, Solla, J.Vazquez, A
Varón de 80 años de edad, quien acude a consulta de atención primaria por presentar disnea de medianos a pequeños esfuerzos llegando hasta la ortopnea de una semana de evolución. No otra sintomatología asociada.
Caso Clínico Nº2. Derrame Periocárdico, Derrame Pleural y dilatación de cavidades derechas, aproximación ecográfica desde la consulta de Atención Primaria - Radiología Intervencionista
Foo, Keith, Devesa M, Solla, J.Vazquez, A
Varón de 80 años de edad, quien acude a consulta de atención primaria por presentar disnea de medianos a pequeños esfuerzos llegando hasta la ortopnea de una semana de evolución. No otra sintomatología asociada.
Caso Clínico Nº2. Derrame Periocárdico, Derrame Pleural y dilatación de cavidades derechas, aproximación ecográfica desde la consulta de Atención Primaria - Urgencias
Foo, Keith, Devesa M, Solla, J.Vazquez, A
Varón de 80 años de edad, quien acude a consulta de atención primaria por presentar disnea de medianos a pequeños esfuerzos llegando hasta la ortopnea de una semana de evolución. No otra sintomatología asociada.
El FOMAP-CV da un ultimátum a Sanidad: la situación en Atención Primaria es ya insostenible
20200902 - El Foro de Médicos de Atención Primaria de la Comunidad Valenciana advierte de que tomará medidas si de forma inmediata y urgente no adopta medidas de mejora![]() Comunicado FOMAP-CV
Comunicado FOMAP-CV